Кожа — наружный покров тела человека, служащий барьером между внутренней средой организма и внешней средой и участвующий в процессах обмена веществ, терморегуляции и др.
Характеристика кожи новорожденного ребенка
Общая площадь поверхности кожи у новорождённых составляет примерно 0,25 м 4 , к году она увеличивается до 0,43 м 2 . С возрастом происходит дальнейшее увеличение площади поверхности кожи, рассчитываемой по формулам:
29 лет S=0,43+0,06x(n 1); 10-17 лет S=(n 1)+10,
где: S — поверхность кожи (м 2 ); п — возраст (годы).
Толщина различных слоев кожи у детей до 3 лет в 1,5-3 раза меньше, чем у взрослых, и лишь к 7 годам она достигает показателей взрослого человека.
Толщина эпидермиса у новорождённых колеблется от 0,15 до 0,25 мм, а у взрослого — в пределах 0,25-0,36 мм. Клетки эпидермиса у детей относительно далеко отстоят друг от друга, содержат много воды. Структура эпидермиса рыхлая, что создаёт впечатление большей толщины этого слоя. Роговой слой у новорождённых тонок и состоит из 2-3 слоев легко слущивающихся клеток. Зернистый слой развит слабо, что определяет значительную прозрачность кожи новорождённых и её розовый цвет. Базальный слой развит хорошо, однако в связи с недостаточной продукцией меланокортина в первые месяцы (иногда годы) жизни функция меланоцитов снижена, и они вырабатывают относительно мало меланина, что определяет более светлый цвет кожи.
Особенности кожи новорожденного ребенка
Собственно кожа у новорождённых и детей раннего возраста имеет ряд особенностей. С 4месячного возраста в коже ребёнка появляются первые элементы эластических волокон. Они особенно активно разрастаются между 8 и 16 годами. Только к 6 годам гистологическое строение дермы приближается к таковому у взрослых, хотя коллагеновые волокна остаются ещё тонкими, а эластические развиты относительно слабо. Отличительная особенность кожи детей, особенно новорождённых, — слабая связь эпидермиса с дермой, что в первую очередь вызвано недостаточностью количества и слабым развитием якорных волокон. Граница между эпидермисом и дермой неровная, извилистая. При различных заболеваниях эпидермис легко отслаивается от дермы, что приводит к образованию пузырей.
Поверхность кожи новорождённого покрыта секретом, близким к нейтральному, что определяет его слабую бактерицидную активность, но уже к концу первого месяца жизни рН значительно снижается. Кожа детей грудного возраста содержит до 80-82% воды. С возрастом количество воды в коже постепенно уменьшается, в первую очередь за счёт внеклеточной жидкости. У взрослых кожа содержит только 62% воды.
Нервные окончания кожи к моменту рождения развиты недостаточно, но функционально состоятельны и обусловливают болевую, тактильную и температурную чувствительность. Кожа новорождённых и детей первого года жизни имеет хорошо развитую сеть капилляров. После года сеть широких капилляров постепенно уменьшается, а количество длинных узких — увеличивается. Развитие капиллярных структур заканчивается к 14-16 годам.
Кожа ребёнка первого года жизни в силу особенностей морфологической структуры, биохимического состава, богатой васкуляризации отличается нежностью, бархатистостью, эластичностью. В целом она тонкая, гладкая, поверхность её суше, чем у взрослых, отмечается склонность к шелушению. Вся поверхность кожи и волос покрыта воднолипидным слоем, или мантией, состоящей из водной и жировой субстанций. Мантия предохраняет кожу от влияния факторов окружающей среды, чрезмерного увлажнения и высыхания, внезапных изменений температуры, замедляет и предупреждает всасывание и воздействие химических веществ, служит носителем провитамина D. Кроме того, она обладает антибактериальным действием, увеличивает прочность эпителия. Воднолипидный слой у детей содержит в 3 раза меньше липидов.
Сальные железы начинают функционировать внутриутробно. Их секрет, содержащий фрагменты клеток эпителия, образует творожистую смазку, покрывающую всю кожу плода. Она защищает кожу от воздействия амниотической жидкости и облегчает прохождение плода через родовые пути. Сальные железы продолжают активно функционировать и на первом году жизни ребёнка, а затем их секреция снижается и вновь усиливается в пубертатном периоде. У подростков сальные железы часто закупориваются роговыми пробками, что способствует развитию угрей. Количество сальных желёз на единицу площади поверхности тела с возрастом уменьшается.
Абсолютное количество потовых желёз у новорождённого такое же, как и у взрослого человека. По мере роста ребёнка их количество на единицу поверхности тела уменьшается в 6-7 раз.
Формирование эккринных потовых желёз к рождению не заканчивается. Их выводные протоки недостаточно развиты и закрыты эпителиальными клетками. В течение первых 3-4 мес железы функционируют недостаточно. Структура желёз достигает полного развития к 5-7 годам жизни. Потоотделение начинается с возраста 3-4 нед. У детей раннего возраста оно появляется при более высокой температуре, чем у детей старшего возраста. По мере созревания потовых желёз, вегетативной нервной системы и терморегуляционного центра в головном мозге процесс потоотделения совершенствуется, его порог снижается. Адекватное потоотделение возникает в 7-8 лет.
Апокринные потовые железы начинают функционировать только с наступлением периода половой зрелости.
Первичные волосы перед рождением или вскоре после рождения заменяются пушковыми, за исключением области бровей, ресниц и кожи головы.
Волосы у доношенных новорождённых не имеют сердцевины, а волосяной фолликул развит недостаточно, что обусловливает лёгкое выпадение стержня волоса и не позволяет формироваться фурункулам с гнойным стержнем. Кожа, особенно на плечах и спине, покрыта пушковыми волосами (lanugo), что более заметно у недоношенных детей. Брови и ресницы слабо развиты, в дальнейшем их рост усиливается. В период полового созревания волосы достигают своего окончательного развития.
Ногти у доношенных новорождённых хорошо развиты и достигают кончиков пальцев. В первые дни жизни наблюдают временную задержку роста ногтей, в связи с чем на ногтевой пластинке образуется так называемая "физиологическая черта". На 3м месяце жизни она достигает свободного края ногтя.
Какие функции выполняет кожа новорожденного?
Функции кожи очень многообразны, но главная из них — защита от грубых механических и химических воздействий, хотя именно эта функция кожи ребенка первых лет жизни является недостаточной из-за очень тонкого эпидермиса и богатого кровоснабжения. Эти же особенности кожи обеспечивают хорошую дыхательную ее функцию, необходимую при возникновении гипоксии. Тесно связаны между собой выделительная и теплорегулирующая функции, которые становятся возможными лишь при созревании соответствующих нервных центров (в 3 — 4 мес). До этого времени ребенок, особенно недоношенный, плохо регулирует свой теплообмен и легко переохлаждается или перегревается при недостаточно тщательном уходе.
Кожа активно участвует в образовании пигмента и витамина D3 (пигменто- и витаминообразующие функции) под воздействием ультрафиолетового облучения. Кроме того, она является одним из 5 органов чувств — обширным полем экстерорецепторов, обеспечивающих осязательную, температурную, поверхностную болевую чувствительность. Чрезмерное раздражение кожи при плохом уходе (мокрые, грязные пеленки) может явиться причиной беспокойства ребенка, нарушения сна и в дальнейшем формирования стойких тормозных процессов в ЦНС, нарушения ее нервнотрофической функции и развития дистрофии.
Особенности основных функций кожи у детей
У детей, особенно раннего возраста, защитная функция кожи низкая в связи с тем, что эпидермис имеет тонкий роговой слой, кератинизация выражена слабо, связь эпидермиса с дермой недостаточно прочна, в дерме слабо развита соединительная ткань, из-за недостаточного развития желёз поверхность кожи более сухая, а её реакция близка к нейтральной, местный иммунитет недостаточно зрел. Состояние воднолипидной мантии отличается от её состояния у взрослых.
Пигментообразующая функция кожи снижена, несмотря на большое количество меланоцитов, из-за их слабой стимуляции.
Резорбционная функция кожи у новорожденных детей повышена благодаря тонкости рогового слоя, и, возможно, из-за недостаточного развития блестящего слоя, а также обильной васкуляризации. Поэтому при местном лечении токсические или гормональные мази могут оказывать выраженное системное действие.
Выделительная функция кожи, связанная с потоотделением, несовершенна.
Терморегулирующая функция кожи у детей снижена. В течение первых месяцев жизни теплоотдача доминирует над теплопродукцией в связи с относительно большой поверхностью тела, богатой васкуляризацией, значительным непосредственным испарением, несовершенством центра температурной регуляции. Вследствие этого легко происходит перегревание или переохлаждение ребёнка, что приводит к необходимости создания для него оптимального температурного режима.
Дыхательная функция кожи у детей выражена в 8 раз сильнее, чем у взрослых, благодаря тонкому слою эпидермиса и богатой кровеносной капиллярной сети. Загрязнение кожи и смазывание обширных её участков различными мазями и кремами нарушает процесс кожного дыхания, что отрицательно сказывается на самочувствии ребёнка.
Синтетическая функция кожи в детском возрасте осуществляется полноценно уже с возраста 3-4 нед. Под влиянием естественного или искусственного УФО в коже синтезируется витамин D3, недостаток которого приводит к развитию рахита.
Кожа как орган чувств хорошо функционирует уже с рождения. С раздражением кожных покровов связано выявление почти всех рефлексов новорождённого. В связи с недостаточной дифференцировкой органов зрения и слуха в первый месяц жизни ребёнок узнаёт мать с помощью тактильного восприятия. В то же время чрезмерное раздражение кожи (например, мокрыми и грязными пелёнками) может вызвать беспокойство новорождённого, нарушения его сна и аппетита.
В целом кожа детей, особенно в течение первого года жизни, очень чувствительна к инфекции, химическим и физическим раздражителям, влиянию атмосферных факторов, перегреванию и переохлаждению, слабее защищена от проникновения в неё химических субстанций, легко мацерируется. Анатомо-физиологические особенности кожи диктуют необходимость тщательного соблюдения гигиены, щадящего температурного режима, запрета применения раздражающих и токсических веществ и др.
Анатомо-физиологические особенности кожи новорожденного
Кожа и подкожная клетчатка
Анатомо-физиологические особенности кожи закладываются на 5-й неделе эмбриональной фазы из наружного зародышевого листа и состоит, как и у взрослого, из эпидермиса и дермы.
Эпидермис имеет очень нежный, тонкий (из 2 — 3 слоев ороговевших клеток), постоянно отторгающийся эпителиальный и активно разрастающийся основной (зародышевый) слои.
Дерма (собственно кожа) состоит из сосочкового и ретикулярного слоев, в которых очень слабо развиты соединительнотканная основа и мышечные волокна.
Базальная мембрана, находящаяся между эпидермисом и дермой и обеспечивающая у взрослых их тесную связь, у детей представлена рыхлой клетчаткой, практически не содержащей соединительной и эластической ткани. Вследствие этого у новорожденных эпидермис легко отделяется от дермы (десквамативная эритродермия).
Кожа новорожденного и грудного ребенка богата кровеносными сосудами с густой сетью широких капилляров, что придает кожным покровам вначале яркий, затем нежно-розовый цвет.
Сальные железы хорошо развиты и усиленно функционируют уже внутриутробно, образуя творожистую смазку, покрывающую тело ребенка при рождении.
Потовые железы сформированы, но потоотделение у здорового ребенка начинается в 3 — 4 мес, что связано с несовершенством центра теплорегуляции. Повышенное потоотделение у детей первых двух месяцев — важный симптом, чаще всего свидетельствующий об ацидозе внутренней среды.
Волосы на голове у новорожденного не имеют сердцевины, легко выпадают и сменяются несколько раз на первом году жизни. Плечи и спина покрыты пушком, более выраженным у недоношенных.
Подкожная жировая клетчатка
Начинает формироваться на 5-м месяце внутриутробной жизни, но максимально откладывается на 8 — 9-м месяце. У детей раннего возраста она составляет в среднем 12% от массы тела (у взрослого в норме — не более 8%). Состав подкожной жировой клетчатки грудных детей близок составу жиров женского молока: в ней содержится большее количество твердых (пальмитиновой и стеариновой) кислот и меньшее — жидкой олеиновой кислоты. Это создает возможность непосредственной (минуя переваривание) утилизации жира материнского молока. Преобладание содержания твердых жирных кислот обеспечивает также более плотный тургор тканей у детей первого года жизни и наклонность к образованию локальных уплотнений и отека кожи и подкожной жировой клетчатки (склерема, склередема новорожденных).
Особенностью детского возраста является также коричневая (бурая) жировая ткань, расположенная в клетчатке грудной клетки, средостения, вокруг крупных сосудов и внутренних органов. Она обеспечивает более высокий уровень теплопродукции у новорожденных. Своеобразно распределение и порядок исчезновения подкжного жирового слоя при похудании. Больше жира откладывается на лице, где жировые тела щеки (тела Бита) содержат особенно много твердых жирных кислот, на ягодицах, бедрах, животе (здесь преобладает содержание жидких кислот). Исчезает подкожная жировая клетчатка вначале на животе и груди, затем на конечностях и в последнюю очередь на лице.
Методы исследования кожи новорожденного
При оценке состояния кожи и подкожной жировой клетчатки применяют расспрос и объективные методы: осмотр, пальпацию, определение тургора тканей, эластичности кожи, состояния кожных сосудов и дермографизма. При необходимости производят биопсию кожи с последующим морфологическим и иммуногистохимическим исследованиями.
Расспрос. Расспрос матери помогает уточнить срок появления изменений кожи, связь их с употреблением определенных пищевых продуктов, лекарственных средств и т. д.
Осмотр. При осмотре обнаруживаются изменения окраски кожи, разнообразные высыпания, шелушение, рубцы, отечность кожи и подкожной жировой клетчатки, подкожная эмфизема, нарушения роста волос и др.
Заболевания кожи у детей
Заболевания, которыми может быть поражена кожа ребенка
Особое внимание следует уделять коже новорожденных. Этому периоду свойственны: физиологический катар кожи (яркая эритема и повышенное шелушение), себорея волосистых частей (гнейс) и образование милиа ("просянка", белые угри) на носу в связи с усиленной работой и закупоркой сальных желез; опрелости с распространенными эрозиями; воспаление пупочного кольца и ранки (омфалит); своеобразные гнойничковые элементы — пузырчатка (pemphigus). Кожа новорожденных особенно легко ранима и повреждается при воздействии раздражающих мазей, стиральных порошков и хозяйственного мыла, мочи, фекалий и т. д.
Бледность (иногда с желтоватым или зеленоватым оттенком) обнаруживается при анемиях, лейкозе, почечных заболеваниях, ревматизме, туберкулезной интоксикации и др. Она может наблюдаться и у здорового ребенка при глубоком расположении сосудов. Бледность конъюнктив и слизистой оболочки губ всегда свидетельствует об анемии.
Гиперемия наблюдается при инфекционных лихорадочных заболеваниях (грипп, пневмония, тиф и др.), а также при раздражении кожи (УФО, горчичники, горячая ванна, механическое воздействие).
Желтушное окрашивание, связанное с наличием желчных пигментов в крови и тканях, является физиологическим с 3-го по 10-й день жизни в связи с интенсивным гемолизом и перегрузкой функционально неполноценной печени. Появление желтухи на 1 — 2-й день жизни или медленное ее исчезновение свидетельствуют о патологической ее природе.
Это может наблюдаться при гемолитической болезни новорожденных, дефиците глюкуронил-трансферазы и нарушении конъюгации билирубина, полной или частичной атрезии желчных ходов. У более старших детей самой частой причиной желтухи является вирусный гепатит, реже — сепсис, гемолитические анемии, эхинококк, опухоль, цирроз печени и др.
Незначительная субиктеричность кожи и склер нередко наблюдается при обострении хронических заболеваний гепа-тобилиарной системы — при ангиохолецистите, хроническом гепатите. Каротиновую пигментацию ладоней, стоп, лица иногда вызывает избыточное потребление моркови, мандаринов, помидоров. При этом отсутствует иктеричность склер, окраска мочи не меняется.
Цианоз (синюха) выявляется нередко при повреждении ЦНС (нарушение мозгового кровообращения, судороги), нарушениях дыхания (асфиксия, острая пневмония, плеврит, синдром крупа, астматический приступ), сердечно-сосудистых расстройствах (декомпенсированные приобретенные и врожденные пороки сердца, острые и хронические заболевания мио- и перикарда, легочное сердце, инфекционный и травматический шок, коллапс и т. д.), изменениях состава крови (метгемоглобинемия, карбоксигемоглобинемия).
Местный цианоз, чаще всего кистей и стоп (акроцианоз), свидетельствует об ограниченном нарушении кровообращения и венозном застое (вегетодистония пубертатного периода, субклиническая фаза васкулита или склеродермии).
Телеангиэктазии — врожденное ограниченное расширение венозных сосудов разных размеров на лице, затылке, реже на туловище. Наблюдаются у новорожденных и детей до 1 года, в дальнейшем или исчезают самопроизвольно, или сохраняются и требуют оперативного лечения.
Мелкие телеангиэктазии (сосудистые "звездочки") появляются иногда у детей более старших как проявление системного васкулита (хронический гепатит, диффузные болезни соединительной ткани).
Высыпания на коже у детей часты и разнообразны, они имеют большое диагностическое значение. На 1-2-м году жизни наблюдаются преимущественно сыпи, связанные с дефектами ухода (опрелость, потница, пиодермия) и клиническими проявлениями экссудативно-катарального диатеза (гнейс на голове, молочный струп на щеках, экзема, строфулюс), нередко осложняющиеся нагноением при расчесах (импетиго, фурункулы, абсцессы). У старших детей высыпания чаще связаны с острыми и хроническими инфекционными и инфекционно-аллергическими заболеваниями.
Шелушение особенно типично при кори (отрубевидное) и скарлатине (пластинчатое). Наблюдается также при гиповитаминозах (А, группы В), часто в сочетании с сухостью и буроватой неравномерной пигментацией (пелла-гроид), а также при дистрофии, склеродермии, ихтиозе, микседеме.
Рубцы и атрофия кожи могут помочь в ретроспективной диагностике ветряной оспы (мелкие, круглые, обычно единичные), туберкулезного лимфаденита (звездчатые), сифилиса (неправильной формы, у углов рта, вокруг заднего прохода). Распространенное рубцово-атрофическое поражение свойственно склеродермии.
Пальпация. Пальпацией можно ощутить характерную для здорового ребенка мягкую, бархатистую, умеренно влажную кожу, обнаружить ее чрезмерную сухость (при дистрофии, гиповитаминозе, микседеме, ихтиозе) или повышенную влажность (при рахите, гипертиреозе, вегетососудистой дистонии).
Пастозность и отечность тканей проявляются клинически бледностью и одутловатостью лица и образованием медленно исчезающей ямки при надавливании на тыл стопы и переднюю поверхность голени. Проба Мак-Клюра — Олдрича позволяет выявить скрытые отеки. Диффузные отеки и пастозность обнаруживаются при заболеваниях почек (отечно-нефротический синдром), сердца, печени, при тяжелом белковом голодании (безбелковые отеки, квашиоркор), микседеме, гемолитической болезни новорожденных и др.
Острый локальный отек век позволяет думать об этмоидите или поражении глаз, отек шейной клетчатки — о токсической дифтерии или периостите, лица — об инфекционном паротите, экземе, рожистом воспалении и т. д.
Отечная индурация кожи (диффузная или в виде отдельных очагов) наблюдается в острой фазе склеродермии и при склередеме Бушке. С помощью пальпации определяют тургор тканей и эластичность кожи.
Тургор тканей оценивают при сдавлении всей толщи кожи, подкожной клетчатки и мышц на внутренней поверхности бедер. Снижение тургора (дряблость складки) — основной диагностический симптом при дистрофиях, он наблюдается также при острых расстройствах пищеварения и обезвоживании и хронических интоксикациях.
Эластичность кожи определяют поверхностным собиранием кожи, обычно вдоль живота или на ладонной поверхности нижней трети предплечья, При эластичной коже, свойственной здоровому ребенку, образуются мелкие, мгновенно исчезающие без следа складки. Медленное расправление грубых складок и не исчезающие сразу полосы на месте их образования свидетельствуют о сниженной эластичности кожи. Это наблюдается при быстро наступившем обезвоживании организма, глубоких степенях дистрофии, диатезах, длительных интоксикациях, заболеваниях кожи.
Состояние кожных сосудов и капилляров исследуют, как и у взрослых, пробами щипка, жгута, с помощью аппарата Нестерова, капилляроскопии. Повышенная ломкость капилляров свойственна скарлатине и другим острым инфекциям, геморрагическому васкулиту.
Подкожная эмфизема образуется при сильном кашле и разрыве альвеол, случайном подкожном введении воздуха, при трахеотомии. Определяется в виде локальной опухоли на шее или в другом месте, давление на которую вызывает крепитацию, напоминающую хруст снега.
Иктеричность – это медицинский термин, означающий окрашивание кожи и слизистых оболочек в желтый цвет. При этом интенсивность его может варьироваться от легкого прозрачного до насыщенного зелено-желтого или желто-оранжевого оттенка.
В нашем обзоре и видео в этой статье мы выясним, в каких случаях возникают иктеричные кожные покровы, и чем такое состояние может быть опасно.

Обмен билирубина в организме
Поскольку чаще всего желтушное окрашивание кожи – это следствие избытка билирубина в крови, важно разобраться, как происходит обмен этого вещества в организме.

Билирубин (BIL) – это желчный пигмент, один из элементов распада гемоглобина, который высвобождается из погибающих эритроцитов. Этот процесс происходит постоянно вследствие естественного старения клеток.
Трансформация BIL начинается с его транспорта в печень и конъюгации (связывания) с глюкуроновой кислотой. При этом желчный пигмент приобретает водорастворимую форму.
Обратите внимание! Свободный билирубин токсичен для многих клеток организма, в частности нервной системы. После связывания с глюкуроновой кислотой вещество становится безопасным.
На следующем этапе BIL экскретируется вместе с желчью и попадает в пищеварительный тракт. В кишечнике большая часть вещества трансформируется в стеркобилиноген и выводится вместе с калом. Незначительное количество билирубина подвергается обратному всасыванию в кровь, где превращается в уробилиноген и выделяется почками.

Причины иктеричности
Иктеричность кожи и склер может сопровождать самые разнообразные заболевания. В разделах ниже – основные причины патологии.
Активный распад эритроцитов
Гемолитическая желтуха вызвана массивным распадом клеток красной крови с высвобождением большого количества непрямого (неконъюгированного) билирубина в кровь. По сути, печень работает нормально, однако она не может в кратчайшие сроки связать такое количество пигмента.

Иктеричность, спровоцированная массивным гемолизом, развивается при:
- врожденной/приобретенной гемолитической анемии;
- гемолитической болезни новорожденных;
- отравлении токсическими веществами (фосфором, свинцом, нитробензолом и т.д.);
- некоторых инфекциях (малярии, токсоплазмозе);
- сепсисе;
- отравлении змеиным ядом;
- окнкопатологии, в том числе лейкозах;
- лучевой болезни;
- инфаркте легкого;
- гемотораксе;
- переливании несовместимой крови.

Нарушения работы печени
Паренхиматозная желтуха – следствие повреждения гепатоцитов. Физиологический захват билирубина не осуществляется, вещество всасывается обратно в крови и придает коже характерную иктеричность.
Среди основных причин данной патологии:
- вирусные гепатиты А, В, С, D, E;
- токсическое поражение печени алкоголем, некоторыми лекарственными препаратами, промышленными и бытовыми ядами;
- аутоимунный гепатит.

Проблемы с эвакуацией желчи
Механическая желтуха развивается на фоне нарушения нормального оттока желчи.
Чаще всего патология становится следствием обширной группы заболеваний панкреатобилиарной системы:
- врожденных пороков развития (атрезии/гипоплазии ЖВП);
- желчнокаменной болезни;
- склерозирующего холангита;
- спаек магистральных желчных протоков;
- различных опухолей (рака желчного пузыря и pancreas);
- паразитарных инвазий (эхинококкоза, альвеококкоза).

Что такое ложная желтуха?
Ложная, или каротиновая желтуха – это особое состояние, при котором кожные покровы (но не слизистые оболочки) также приобретают легкую иктеричность. Однако связана она не с нарушениями метаболизма билирубина, а с избыточным накоплением в организме провитамина А (каротина).
Это может произойти при избыточном употреблении в пищу свежей моркови, свеклы, болгарских перцев, цитрусов, а также при длительном лечении Пикриновой кислотой и Ахринином.

Это интересно. Чаще всего каротиновая желтуха диагностируется у грудничков в возрасте до 6 месяцев, прикорм которым вводится неправильно. Это объясняется отсутствием в организме малышей необходимых бактерий, перерабатывающих жирорастворимые витамины.
Клинические симптомы и дифференциальная диагностика
Главный признак иктеричности весьма очевиден – это окрашивание кожи и слизистых в желтый цвет. При этом на интенсивность оттенка будут влиять не только уровень билирубинемии, но и толщина кожных покровов и другие индивидуальные особенности пациента.

Важно! Первыми желтеют обычно склеры глаз – именно на них следует обращать пристальное внимание при осмотре.
Кроме того, в зависимости от заболевания, ставшего причиной иктеричных кожных покровов, оттенок желтухи может быть различным.
Таблица: Дифференциальная диагностика желтух:
| Параметры | Вид желтухи | ||
| Гемолитическая | Паренхиматозная | Механическая | |
| Клинические признаки | |||
| Оттенок | Лимонный | Золотистый | Зеленоватый, иногда – темный, коричневый |
| Кожный зуд | — | -/умеренный | выражен |
| Размеры печени | N | ↑ | ↑ |
| Лабораторные признаки | |||
| Общий BIL | ↑ | ↑ | ↑ |
| Прямой (связанный) BIL | N | ↑ | ↑ |
| Непрямой (несвязанный) BIL | ↑ | ↑ | N |
| Печеночные трансаминазы (АЛТ, АСТ) | N | ↑ | N/↑ |
| Холестерин | N | ↓ | ↑ |
| ЩФ | N | N/↑ | ↑ |
| Цвет мочи | темный | темный | темный |
| Цвет кала | Очень темный | светлый | Полностью обесцвечен |
Возможные осложнения
Если болезнь, сопровождающаяся желтухой, диагностирована вовремя, и пациент получает грамотное лечение, иктеричная окраска кожи обычно быстро проходит по мере снижения уровня билирубина. Самое страшное осложнение желтухи – это развитие тяжелой молниеносной формы патологии, которая сопровождается токсическим действием на нервную систему и может закончится смертью больного.

Принципы лечения
Как мы уже выяснили, иктеричность – это не отдельное заболевание, а всего лишь симптом, который может сопровождать более четырехсот различных недугов.
Поэтому при лечении этой патологии следует придерживаться следующих принципов:
- Все больные с желтухой подлежат госпитализации.
- Этиотропная терапия – главная. Важно воздействовать на причину болезни, а не на ее проявления. Так, при вирусных гепатитах пациентам обязательно назначаются противовирусные средства, при обтурации желчных протоков камнем или опухолью – хирургическое вмешательство и т.д.
- Всем пациентам рекомендована диета с ограничением употребления жиров до 40 г/сут.
- Большинству больных проводится дезинтоксикационная терапия – инфузии солевых растворов.
- Чтобы облегчить работу печени, показаны ферменты (Креон) и витамины (А, Е, D, K).

Если вы заметили, что ваша кожа или белки глаз приобрели желтоватый оттенок, не затягивайте с визитом к врачу. Важно как можно раньше выяснить причину иктеричности и начать своевременное лечение.
Вопросы врачу
Желтуха новорожденных
Здравствуйте! Я 5 дней назад родила сына. Его осмотрел педиатр, сказал, что все отлично. Сейчас я замечаю, что он какой-то желтый. Очень переживаю, несмотря на то, что врач говорит, что все в порядке и советует только чаще бывать на свежем воздухе, проводить солнечные ванны. Почему у новорожденных появляется желтушка, и опасно ли такое состояние?
Доброго дня! Прежде всего, не волнуйтесь: иктеричная окраска кожи у новорожденных – довольно распространенное явление. Оно получило название физиологической желтухи и связано с замещением фетального гемоглобина HbF на «взрослый» HbA.Если ваш педиатр говорит, что все хорошо, переживать действительно не стоит: необычный оттенок пройдет без особого лечения приблизительно к месячному возрасту крохи.
Причины иктеричности
Здравствуйте! Недавно дедушку (ему 78 лет) увезли на скорой в инфекционную больницу по подозрению на гепатит А. т.к. он живет далеко от нас, и мы его видим не часто, за мед. помощью обратились соседи. С их слов, он стал чувствовать сильную слабость, оказывался от еды, пару раз была рвота. Потом кожа и глаза резко пожелтели.
Сейчас дедушку выписывают из больницы, хотя он продолжает оставаться желтым (но уже меньше). В больнице провели обследование: билирубин просто зашкаливал, анализ на гепатиты отрицательный. Еще на УЗИ врач нашел какое-то объемное образование в области головки поджелудочной железы, рекомендует сделать МРТ. Это что, опухоль?
Здравствуйте! Не видя полного врачебного заключения, сложно делать какие-либо выводы. Обязательно отправьте дедушку на МРТ, чтобы уточнить, что за объемное образование увидел врач при ультразвуковом исследовании. Вероятно, именно оно стало причиной нарушения оттока желчи и развития желтухи. Возможно, вам также потребуется консультация онколога.
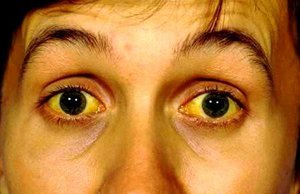 Иктеричность — это медицинский термин, под которым подразумевается окрас кожи, слизистых и склер (т. е. внешних белковых оболочек глаз) в желтый цвет. Интенсивность окраски может варьироваться от легкого бледно-желтого оттенка (так называемая «субиктеричность») до насыщенного желто-оранжевого и даже зеленовато-желтого.
Иктеричность — это медицинский термин, под которым подразумевается окрас кожи, слизистых и склер (т. е. внешних белковых оболочек глаз) в желтый цвет. Интенсивность окраски может варьироваться от легкого бледно-желтого оттенка (так называемая «субиктеричность») до насыщенного желто-оранжевого и даже зеленовато-желтого.
Иктеричность склер вызвана нарушением метаболизма билирубина и повышением его уровня в плазме крови.
Метаболизм билирубина
Билирубин — токсичное вещество, которое выделяется при распаде стареющих эритроцитов. В нормально функционирующем организме образующийся билирубин поступает в печень, где он нейтрализуется и затем выводится из организма через кишечник в составе желчи. При возникновении нарушений на любом из вышеупомянутых этапов, билирубин всасывается напрямую в кровь, вызывая окрашивание кожи и слизистых в желтый цвет.
Выделяют три основных вида иктеричности (желтухи), в зависимости от вызвавших ее причин:
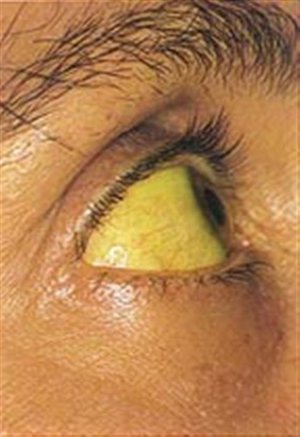 Гемолитическая желтуха, при которой избыток билирубина в крови вызван чрезмерно активным распадом эритроцитов. Визуально данный вид желтухи наименее ярко выражен — проявляется лишь легкая «нездоровая» желтоватая бледность кожи, желтизна склер слабо различима.
Гемолитическая желтуха, при которой избыток билирубина в крови вызван чрезмерно активным распадом эритроцитов. Визуально данный вид желтухи наименее ярко выражен — проявляется лишь легкая «нездоровая» желтоватая бледность кожи, желтизна склер слабо различима.- Паренхиматозная желтушность — патологическое состояние, вызванное нарушениями в работе печени, при которых она перестает справляться с переработкой билирубина. Характеризуется окраской кожи и слизистых в желто-оранжевый цвет, яркость которого позволяет судить о степени поражения печени.
- Механическая или подпеченочная желтуха — вид желтухи, при котором нарушения наблюдаются на последнем этапе вывода билирубина из организма — экскреции желчи. Сужение желчных протоков и, как следствие, нарушение вывода желчи может быть результатом образования камней в желчных протоках, воспалением лимфатических узлов или появления опухолей. Внешние проявления заключаются в достаточно яркой золотистой окраске кожи, которая при отсутствии лечения вскоре сменяется на зеленовато-желтую и даже бурую — это вызвано окислением билирубина.
Иктеричность склер и кожи может наблюдаться при следующих заболеваниях:
- Гепатит
- Инфекционный мононуклеоз
- Холецистит (воспаление желчного пузыря)
- Цирроз печени
- Малярия
- Сепсис
- Панкреатит
- Гемолитическая анемия (ряд генетических заболеваний, вызывающих ускоренный распад эритроцитов; как правило, носят наследственный характер)
- Рак печени или поджелудочной железы
Желтушность может также возникнуть при поражениях печени, вызванных интоксикацией — в том числе при передозировке антибиотиков или хроническом злоупотреблении алкоголем.
Желтуха новорожденных
Иктеричность склер, кожи и слизистых часто возникает у младенцев в первую неделю жизни, однако это не повод беспокоиться — в данном случае желтушность абсолютно естественна и, как правило, проходит спустя 2−3 дня. Данное явление получило название «физиологическая желтуха новорожденных», оно обусловлено тем, что в организме младенца из-за адаптации к новым условиям окружающей среды происходит активный распад эритроцитов, а печень, еще не начавшая функционировать в полной мере, не справляется с вырабатываемым объемом билирубина. Спустя несколько дней, когда печень ребенка начинает работать нормально, уровень билирубина снижается, и желтушность кожи исчезает.
Ложная желтуха
Желтушность кожи, вызванную повышением уровня билирубина в крови можно также легко спутать с так называемой «ложной желтухой» — состоянием, вызванным избытком каротина в организме. «Ложная желтуха» может быть вызвана употреблением в больших количествах некоторых лекарственных препаратов (например, хинина) или продуктов, богатых каротином — моркови, тыквы, мандаринов и др. Визуальное отличие псевдожелтухи от настоящей заключается в том, что пожелтение не затрагивает слизистые.
Лечение иктеричности
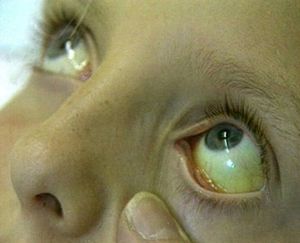 Иктеричность склер и кожных покровов не является болезнью сама по себе, но может свидетельствовать о наличии серьезных заболеваний. Иктеричность склер становится визуально заметна лишь тогда, когда уровень билирубина в крови превышает норму в 2 раза или более, поэтому желтизна белков глаз и кожи, заметная невооруженным глазом, свидетельствует о наличии значительных нарушений в работе организма и требует немедленного обращения к врачу, особенно если она сопровождается другими тревожными симптомами — тошнотой, рвотой, болями в животе, кожным зудом.
Иктеричность склер и кожных покровов не является болезнью сама по себе, но может свидетельствовать о наличии серьезных заболеваний. Иктеричность склер становится визуально заметна лишь тогда, когда уровень билирубина в крови превышает норму в 2 раза или более, поэтому желтизна белков глаз и кожи, заметная невооруженным глазом, свидетельствует о наличии значительных нарушений в работе организма и требует немедленного обращения к врачу, особенно если она сопровождается другими тревожными симптомами — тошнотой, рвотой, болями в животе, кожным зудом.
Больному, страдающему желтухой, назначаются анализы мочи и крови для точной постановки диагноза и его последующего лечения. Лечение также часто включает в себя прием медикаментов, искусственно снижающих уровень билирубина в крови, однако следует помнить, что эти препараты лишь снимают симптомы, а не устраняют заболевание.

