Стриктуры жёлчных протоков — сужение и облитерация просвета желчных путей травматического или рубцово-воспалительного генеза. Стриктуры жёлчных протоков приводят к развитию холестаза, появлению болей в подреберье, желтухи, интоксикации, лихорадки. Диагностика стриктур жёлчных протоков основывается на лабораторных показателях, данных УЗИ, РХПГ, сцинтиграфии, чрескожной чреспеченочной холангиографии, МРТ. Лечение стриктур жёлчных протоков проводится путем эндоскопического бужирования или дилатации, стентирования, хирургической коррекции (холедохоеюностомия, гепатикоеюностомия).
Общие сведения
Стриктуры жёлчных протоков являются одной из актуальных и сложных проблем в оперативной гастроэнтерологии. Увеличение частоты развития данной патологии в последние годы обусловлено возросшей хирургической активностью при желчнокаменной болезни. Стриктуры жёлчных протоков в большинстве случаев формируются в результате интраоперационного повреждения желчевыводящих путей во время вмешательств на желчном пузыре (открытой холецистэктомии, холецистэктомии из мини-доступа, лапароскопической холецистэктомии).
По месту возникновения различают стриктуры долевых жёлчных протоков, общего желчного и общего печеночного протока. По степени проходимости желчных протоков стриктуры могут быть частичными или полными.

Причины стриктур жёлчных протоков
Выделяют три основные группы причин формирования стриктур жёлчных протоков: травматические, воспалительные и опухолевые. Травматические стриктуры жёлчных протоков, как правило, развиваются в результате интраоперационных повреждений желчных путей при холецистэктомии, эндоскопических манипуляциях, резекции желудка, трансплантации и резекции печени. К этой же группе относят рубцовые сужения билиодигестивных анастомозов, наложенных по поводу непроходимости желчных протоков, абдоминальных травм.
Интраоперационные повреждения жёлчных протоков, как правило, происходят при сложных условиях хирургического вмешательства: тяжелом состоянии пациента, экстренности операции, кровотечении в брюшную полость, присутствии сильного отека и гноя в зоне операционного вмешательства, наличии ожирения и т. д. В этих случаях не исключается ошибочная оценка хирургом анатомического строения желчных протоков, их прошивание или пересечение, повреждение лазером или электрокоагулятором и пр.
В случае полной перевязки или пересечения холедоха стриктура жёлчного протока развивается в ближайшем послеоперационном периоде; при частичной перевязке или ранении – в сроки от 2 до 6 месяце; облитерация билиодигестивного анастомоза обычно формируется в течение 1 года с момента его наложения. К возникновению воспалительных стриктур жёлчных протоков приводят рубцовые изменения стенок протоков при склерозирующем холангите, хроническом панкреатите, низких язвах 12-перстной кишки, паразитарных заболеваниях печени (эхинококкозе, описторхозе), пролежнях от конкрементов, фиксированных в пузырном протоке и т. д.
Опухолевые стриктуры жёлчных протоков встречаются при раке внепеченочных желчных путей, раке желчного пузыря, метастатических поражениях ворот печени и гепатодуоденальной связки. В редких случаях стриктуры жёлчных протоков бывают обусловлены врожденными анатомическими аномалиями желчных путей, проведением лучевой терапии.
Наличие стриктуры вызывает расширение и утолщение стенок желчных протоков, расположенных выше места сужения. Желчь в закупоренных протоках застаивается, становится вязкой, легко инфицируется, что создает условия для образования желчных камней. Длительное нарушение оттока желчи из печени при нераспознанной и неустраненной обструкции способствует развитию вторичного билиарного цирроза печени и портальной гипертензии.
Симптомы стриктур жёлчных протоков
Проявления стриктур зависят от вида и степени повреждения жёлчных протоков. В случае полного пересечения холедоха клинические признаки стриктуры развиваются уже на 3-7 послеоперационные сутки: появляется боль в правых отделах живота, лихорадка, желтуха, истечение желчи, свидетельствующее о формировании наружной желчной фистулы. Отмечаются диспепсические явления — тошнота, рвота, анорексия, метеоризм; в некоторых случаях развивается кишечная непроходимость. При выделении желчи через поврежденный желчный проток в брюшную полость развивается желчный перитонит, возможно формирование подпеченочного абсцесса.
При перевязке или пережатии холедоха возникают явления нарастающей холестатической желтухи и холангита с лихорадкой, ознобами, болями в эпигастрии, обесцвечиванием кала и потемнением мочи, кожным зудом. При частичной стриктуре жёлчного протока признаки холангита и желтухи развиваются в течение нескольких месяцев, имеют более легкое течение, напоминающее ОРВИ.
Стриктуры желчных протоков при несвоевременном устранении обструкции вызывают образование абсцессов брюшной полости, сепсис, билиарный цирроз печени, портальную гипертензию, желудочно-кишечные кровотечения, печеночную недостаточность.
Диагностика стриктур жёлчных протоков
В большинстве случаев на развитие стриктур желчных протоков указывает связь клинических проявлений с оперативным вмешательством. Биохимические пробы печени характеризуются повышением уровня билирубина, трансаминаз, активности щелочной фосфатазы.
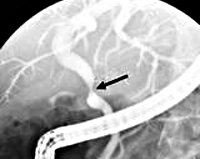
Первичным методом визуализации стриктур желчных протоков служит УЗИ, с помощью которого выявляется выраженность и уровень обструкции. Для обнаружения истечения желчи используется сцинтиграфия гепатобилиарной системы. С помощью МРТ желчевыводящих путей возможно определение причин, локализации, степени, протяженности стриктуры, развитие вторичных осложнений.
Высокую информативность при стриктурах желчных протоков имеет проведение чрескожной чреспеченочной холангиографии, релаксационной дуоденографии, ретроградной холангиопанкреатографии, МРТ панкреатохолангиографии. С диагностической и лечебной целью может применяться лапароскопия, позволяющая осмотреть брюшную полость, удалить остатки желчи, установить дренажи.
Лечение стриктур жёлчных протоков
Опасность тяжелых последствий длительной обструкции желчных путей требует обязательного устранения стриктур желчных протоков эндоскопическим или открытым хирургическим способом. В предоперационном периоде для снятия интоксикации проводится инфузионная терапия, противомикробная терапия с учетом данных посева желчи и крови.
К малоинвазивным методам лечения стриктур желчных протоков относятся чрескожная или эндоскопическая баллонная дилатация, эндоскопическое бужирование стриктур, эндоскопическое стентирование холедоха. Ограниченность применения данных методов заключается в возможности их использования только при неполных и непротяженных стриктурах, а также в высокой частоте развития рестеноза желчных протоков.
При невозможности малоинвазивного устранения стриктур желчных протоков прибегают к иссечению стриктуры и проведению реконструктивных операций. В хирургической практике наиболее часто проводятся операции наложения анастомозов между проксимальным концом холедоха и петлей тощей кишки (холедохоеюноанастомоза) или печеночным протоком и тощей кишкой (гепатикоеюноанастомоза). В некоторых случаях для разрешения механической желтухи первым этапом выполняется декомпрессия билиарного тракта путем наружного дренирования желчных протоков, чрескожного транспеченочного дренирования, назобилиарного дренирования при РПХГ, а затем, в холодном периоде, проводятся реконструктивно-восстановительные вмешательства.
Если устранение стриктуры желчного протока не приводит к уменьшению портальной гипертензии, дополнительно требуется проведение портокавального шунтирования.
Прогноз и профилактика стриктур жёлчных протоков
Своевременное устранение обструкции желчных путей позволяет избежать развития осложнений. Тем не менее, все пациенты со стриктурами желчных путей в анамнезе, требуют наблюдения гастроэнтеролога и гепатолога для исключения повторного развития стеноза.
Профилактика ятрогенных стриктур желчных протоков заключается в квалифицированном и технически грамотном проведении операций на ЖКТ. Предупреждению воспалительных стриктур жёлчных протоков способствует своевременная терапия холангита, панкреатита, гепатита, холедохолитиаза и др. заболеваний.
Желчнокаменная болезнь (Статья Трухан Д.И.)
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
 Автор статьи: Трухан Дмитрий Иванович,
Автор статьи: Трухан Дмитрий Иванович,
Профессор кафедры внутренних болезней и поликлинической терапии
ГБОУ ВПО «Омская медицинская академия Министерства здравоохранения России»
Доктор медицинских наук
Желчнокаменная болезнь (ЖКБ) – заболевание, характеризующееся образованием камней в желчном пузыре и/или желчных протоках, в результате нарушения обмена холестерина и/или билирубина в организме.
ЖКБ – одно из наиболее распространенных заболеваний человека и занимает третье место в структуре заболеваемости после сердечно-сосудистых заболеваний и сахарного диабета. В развитых странах частота встречаемости ЖКБ составляет в среднем 10-15% взрослого населения. В России распространенность ЖКБ колеблется в пределах 3-12%. У женщин ЖКБ встречается в 3-4 раза чаще, чем у мужчин. В связи с высокой распространенностью ЖКБ и устойчивой тенденцией к ее росту увеличивается и число операций по поводу ЖКБ. В настоящее время по числу оперативных вмешательств холецистэктомия вышла на второе место в мире после аппендэктомии.
По химическому составу различают: холестериновые (чистые и смешанные) и билирубиновые (пигментные) коричневые и черные. В зависимости от степени насыщения солями кальция конкременты подразделяются на две группы: кальцифицированные (обызвествленные) и некальцифицированные (необызвествленные).
Состав камней важно учитывать для оценки возможной эффективности применения медикаментозного растворения препаратами урсодезоксихолевой кислоты .
Классификация ЖКБ (3-й внеочередной съезд Научного общества гастроэнтерологов России, 2002 г).
I стадия – начальная или предкаменная.
А. Густая неоднородная желчь.
Б. Формирования билиарного сладжа: с наличием микролитов, с наличием замазкообразной желчи, сочетание замазкообразной желчи с микролитами.
II стадия – формирования желчных камней.
А. По локализации: в желчном пузыре, в общем желчном протоке, печеночных протоках.
Б. По количеству конкрементов: одиночные, множественные.
В. По составу: холестериновые, пигментные, смешанные.
Г. По клиническому течению:
- латентное течение,
- с наличием клинических симптомов:
- болевая форма с типичными желчными коликами,
- диспепсическая форма,
- под маской других заболеваний.
III стадия –хронического рецидивирующего калькулезного холецистита.
IV стадия – осложнений.
Причины желчнокаменной болезни
Желчнокаменная болезнь – многофакторное заболевание.
Факторы риска ЖКБ удобно подразделить на модифицируемые и немодифицируемые (см. таблицу).
Факторы риска ЖКБ
1) характер питания: чрезмерное употребление жирной пищи с высоким содержанием холестерина*
4) географические зоны проживания
5) заболевания кишечника
6) приём ЛС***: фибратов, эстрогенов
3) генетическая предрасположенность******
4) этнические особенности
Комментарии к таблице:
*Питание уровень холестерина в желчи повышается при употреблении пищи с высоким содержанием холестерина, рафинированных (очищенных) углеводов.
**Избыточная масса тела ожирение сопровождается повышенным синтезом и экскрецией холестерина. Низкокалорийные диеты, применяемые с целью похудания у пациентов с ожирением, в 25% сопровождаются образованием замазкообразной желчи и образованием конкрементов.
*** Лекарственные препараты – литогенные свойства желчи увеличивает прием клофибрата, эстрогенов, сандостатина (октреотида) и ряда других препаратов.
**** Пол лица женского пола болеют ЖКБ в 3-4 раза чаще, чем мужчины. Литогенность желчи увеличивается при беременности, приеме пероральных контрацептивов, эстрогензаместительной гормональной терапии.
***** Возраст – предполагается, что с возрастом повышается содержание холестерина в желчи, у лиц в возрасте 60-70 лет конкременты обнаруживают в 30-40%.
****** Наследственность – риск образования желчных камней в 2-4 раза выше у лиц, родственники которых страдают ЖКБ. В последние года активно изучаются гены литогенности человека.
Симптомы желчнокаменной болезни
Билиарный сладж в подавляющем большинстве случаев протекает бессимптомно. При наличии клиники отсутствует специфическая симптоматика. Пациенты могут предъявлять жалобы на дискомфорт или боли в правом подреберье, чаще связанные с погрешностью в питании, которым может сопутствовать ощущение горечи во рту, возникающее, как правило, в утренние часы.
Бессимптомное течение ЖКБ. У 60-80% лиц конкременты в желчном пузыре не вызывают неприятных ощущений и они составляют группу камненосителей. У большинства пациентов с наличием желчных камней клиническая симптоматика отсутствует на протяжении многих лет.
Диспепсическая форма ЖКБ. В основе клинических проявлений сниженная сократительная способность ЖП и недостаток желчи в кишечнике. Проявляется непереносимостью жирной пищи, тяжестью в правом подреберье, тошнотой, метеоризмом, отрыжкой, рвотой, горечью во рту. Болевая форма с типичными желчными коликами. Типичным проявлением ЖКБ признана желчная колика.
Желчная колика – это острый приступ висцеральной боли, причиной которого служит обструкция конкрементом пузырного протока. В настоящее время термину билиарная боль отдается предпочтение перед термином желчная колика, поскольку первый отражает состояние, возникающее при временной обструкции пузырного протока не только камнями, но и билиарным сладжем.
Для лечения печени наши читатели успешно используют Leviron Duo. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Начало и продолжительность приступа. Боль провоцируется обильным приёмом жирной и/или жареной пищи, она появляется в вечернее или ночное время. Боль имеет внезапное начало и длится обычно от 15-30 минут до 3-4 часов (иногда до 6-8 часов). Продолжительность болевого приступа более 12 часов бывает в тех случаях, когда развивается острый холецистит.
Если у пациента развился первый эпизод билиарной боли, вероятность появления последующих эпизодов высокая и составляет примерно 75% в последующие два года.
Риск развития серьезных осложнений (острый холецистит, панкреатит или холангит) у пациента после первого эпизода билиарной боли, составляет примерно 1-2% в год последующего наблюдения.
При прогрессировании ЖКБ колики начинают часто повторяться, приобретают затяжной характер, нарастает интенсивность боли, которая может стать постоянной. При развитии острого холецистита и сопутствующего холангита возможно присоединение лихорадки.
Ситуация, когда пациенты после первой колики не подвергаются оперативному лечению, вполне оправдана, поскольку риск развития повторной колики на протяжении последующего года составляет 50%.
У 30% пациентов повторная колика не развивается на протяжении последующих 10 лет и более. У таких пациентов риск развития осложнений ЖКБ не выше, чем у лиц, оперированных после первой колики, поэтому выжидательная тактика ведения считается оправданной. Такие пациенты нуждаются в активном динамическом наблюдении.
После второй колики и при рецидивирующем течении ЖКБ показано оперативное лечение, так как риск развития осложнений и риск смерти после повторной колики повышается в 4 раза.
Диагностика желчнокаменной болезни
В соответствии с последней классификации ЖКБ к начальной стадии ЖКБ относится билиарный сладж . Этим термином обозначают любую неоднородность желчи, выявляемую при эхографическом (УЗИ) исследовании. В переводе с английского слово сладж (sladge) означает грязь, муть, ил.
Таким образом, УЗИ –исследование является ранним диагностическим методом диагностики ЖКБ. Выделяют три основных варианта билиарного сладжа, имеющих наиболее четко очерченную УЗИ-картину:
1) микролитиаз – взвесь гиперэхогенных частиц в виде точечных, единичных или множественных, смещаемых гиперэхогенных образований, не дающих акустической тени, выявляемых после изменения положения тела пациента;
2) эхонеоднородная желчь с наличием различной плотности сгустков, смещаемых и не дающих акустической тени, или в редких случаях с эффектом ослабления за сгустком;
3) сочетание замазкообразной желчи с микролитами. При этом микролиты могут быть одновременно как в составе сгустка замазкообразной желчи, так и в полости желчного пузыря.
Желчнокаменная болезнь прогрессирует лишь у каждого 1/5 — 1/4 пациента с билиарным сладжем.
Но необходимо отметить и другие возможные осложнения билиарного сладжа — развитие дисфункции и стеноза сфинктера Одди, а также билиарного панкреатита. Поэтому, устранение билиарного сладжа является наиболее эффективной профилактикой ЖКБ.
Лечение желчнокаменной болезни
Питание должено быть частым (4–6 раз в день) и дробным (небольшими порциями), что способствует регулярному опорожнению желчного пузыря. Необходимо исключить из рациона жирную, жареную, острую пищу, газированные напитки, вино, пиво, яичные желтки, орехи, сдобу, блюда в холодном виде, крем, сырые овощи и фрукты.
Целесообразно следовать диете 5-го стола. По мере стихания болей диету расширяют.
Диетические рекомендации занимают ведущее место и в профилактике образования билиарного сладжа:
- ограничение (но не полное исключение) приема продуктов, содержащих холестерин (жиры животного происхождения) и жирные кислоты (жиры, прошедшие термическую обработку свыше 100°С- жареные продукты);
- медленное снижение массы тела;
- при использовании низкокалорийных диет, при голодании, при проведении шунтирующих операций показано дополнительно назначение урсодезоксихолевой кислоты (Урсосан) 10-15 мг/кг в сутки;
- регулярный 4-6 кратный прием пищи;
- добавление в пищевой рацион пищевых волокон в виде продуктов растительного происхождения или пищевых добавок (отруби и др.). При этом овощи, фрукты, травы лучше использовать термически обработанными (отварные, запеченные). Отруби могут применяться в виде готовых завтраков (каша, хлеб) и патентованных препаратов;
- обеспечение ежедневного эффективного стула.
Медикаментозная терапия билиарного сладжа. Если билиарный сладж сохраняется на протяжении 3 месяцев, показано проведение консервативной терапии. В настоящее время методом патогенетической терапии является урсотерапия препаратами урсодезоксихолевой кислоты (УДХК). УДХК (Урсосан) тормозит всасывание холестерина в кишечнике, оказывает ингибирующее влияние на активность ГМГ-КоА-редуктазы и тем самым тормозит синтез холестерина, образует жидкие кристаллы с холестерином. Среди общего пула желчных кислот доля УДХК составляет 0,5 — 5%. При пероральном приеме УДХК становится доминирующей желчной кислотой. Курс лечения зависит от формы билиарного сладжа и составляет от 1 до 3-х месяцев.
Цели лечения клинически выраженной ЖКБ:
- быстрое купирование желчной колики,
- предупреждение осложнений ЖКБ и своевременное оперативное удаление конкрементов и желчного пузыря при рецидивирующих желчных коликах,
- предотвращение рецидива желчной колики после первого приступа,
- предотвращение развития симптомов ЖКБ при бессимптомном камненосительстве.
- Купирование желчной колики. Применяются спазмолитические средства. Пациента с некупирующейся в течение 5 часов желчной коликой необходимо госпитализировать в хирургическое отделение.
- Профилактика развития желчной колики (при камненосительстве или после первой желчной колики, при отсутствии показаний к хирургическому лечению):
- нормализация массы тела,
- занятия физкультурой и спортом,
- исключение жирной пищи и сладостей,
- регулярный прием пищи каждые 3-4 часа,
- исключение длительных периодов голодания,
- прием достаточного количества жидкости (не менее 1,5 л в день).
Из медикаментозных препаратов показан прием урсодезоксихолевой кислоты (Урсосан). Оптимально проведение пероральной литолитической терапии при наличии показаний.
Для коррекции билиарной недостаточности необходима заместительная терапия препаратами желчных кислот (УДХК). Для улучшения оттока желчи показана спазмолитическая терапия: мебеверин (дюспаталин), пинаверия бромид (дицетели), другие препараты.
При билиарной недостаточности, сопровождающейся внешнесекреторной недостаточностью поджелудочной железы – заместительная ферментная терапия, при этом препаратом выбора является креон 10000, креон 25000.
Показания к хирургическому лечению:
- Наличие крупных и мелких конкрементов желчного пузыря, занимающих более 1/3 объема желчного пузыря.
- Течение с частыми приступами желчных колик, независимо от размеров конкрементов.
- Отключенный желчный пузырь.
- Наличие холецистита и/или холангита.
- Сочетание с холедохолитиазом.
- Наличие водянки, эмпиемы желчного пузыря.
- Наличие пенетрации, перфорации, билиарных свищей.
- Снижение сократительной функции желчного пузыря (фракция выброса после желчегонного завтрака менее 30%).
- Наличие билиарного панкреатита.
- Наличие нарушения проходимости общего желчного протока.
- Развитие синдрома Мирицци (обструкция общего печеночного протока в результате наружного давления желчным камнем, находящимся в пузырном протоке или шейке желчного пузыря).
Международные рекомендации по отбору пациентов с ЖКБ для хирургического лечения представлены в таблице.
Внепеченочные желчные протоки начинаются с долевых протоков, соответствующие правой и левой долям печени. При их слиянии образуется общий печеночный проток (гепатикохоледох), длина его 3-5 см, он расположен близко к воротам печени и труднодоступен во время операции. Так как патология в нем встречается редко, то и оперативные вмешательства на нем обычно не проводятся.
При слиянии общего печеночного протока с пузырным протоком образуется общий желчный проток, который обычно называют кратко – холедох. Длина его до 10 см., толщина – 6 мм. Последний показатель очень важен, так как любое расширение холедоха говорит о нарушении оттока желчи (механическая желтуха), а после 12 мм говорит о механической желтухе требующей оперативного или эндоскопического разрешения
 Холедох состоит из 4 частей:
Холедох состоит из 4 частей:
1. Супродуоденальная часть (5-6 см.). Расположена в печеночно-дуоденальной связке, то есть в брюшной полости. У худощавых людей его можно увидеть просвечивающим через брюшину связки в виде трубчатого образования с тонкими стенками, по виду похожему на крупную вену.
Именно в этой части холедоха выполняется подавляюшее количество из всех оперативных вмешательств на желчных протоках: холедохотомия и ревизия протоков зондами, извлечение камней, введение контрастного вещества для интраоперационной холангиографии, дренирование холедоха, наложение анастомозов между холедохом и кишкой.
2. Ретродуоденальнаячасть. Холедох уходит за ДПК, а так как сама ДПК расположена забрюшинно, то и холедох расположен глубоко в забрюшинной клетчатке и недоступен для операций, кроме того холедох в этой части не покрыт брюшиной и все попытки наложения швов и анастомозов часто заканчиваются их несостоятельностью (т.е. швы просто разваливаются). Рядом проходит а. панкреатикодуоденалис, повреждение которой приводит к тяжелым кровотечениям.
3. Панкреатическая часть (2,5-3 см). Холедох проходит по задней поверхности поджелудочной железы, или чаще (90% случаев) погружен в ткань железы, как бы находясь в «желобе». Значение этого факта очень велико, т.к. любое заболевание поджелудочной железы, сопровождающееся увеличением ее объема: рак головки поджелудочной железы, острый отечный панкреатит, хронический индуративный панкреатит (фиброз поджелудочной железы) – приводит к развитию механической желтухи.
4. Дуоденальная (интрамуральная, ампулярная), небольшая часть холедоха непосредственно находящаяся в стенке ДПК. Наибольшее значение этой части определяется тем, что здесь холедох непосредственно взаимодействует с главным протоком поджелудочной железы (п. Вирсунга). Общий ход этих протоков открывается в нисходящей части ДПК в виде большого дуоденального (БДС) сосочка Имеется 4 основных варианта слияния этих протоков.
1- совместное впадение обоих протоков с образованием общей ампулы (в 55%) Рис. 1

2- слияние протоков в области большого доуденального сосочка, без общей ампулы (33%). Рис. 2.

3- раздельное впадение обоих протоков с расстоянием между ними 3-5мм (4%). Рис.3
4-  слияние протоков на значительном расстоянии от фатерова соска (8%) Рис.4
слияние протоков на значительном расстоянии от фатерова соска (8%) Рис.4
Значение общей ампулы очень велико, благодаря общему ходу камни холедоха, застрявшие в БДС могут стать причиной нарушения оттока секрета железы и вызвать ее воспаление – острый панкреатит. Камни проходящие через БДС вызывают его повреждение, затем воспаление (папиллит), которое заканчивается стриктурой БДС и его стенозом. При стенозе БДС 3 ст., размер отверстия БДС соответствует «булавочной головке». В итоге постоянные нарушения оттока желчи приводит к частым приступам печеночной колики, острого холецистита, панкреатита, в поджелудочной железе возникают фиброзный и кистозные изменения. Кроме того возможно возникновение рефлюкса панкреатического сока в желчные протоки в результате чего возникает ферментативный холецистит.
Этиология ЖКБ: Так кто же заболевает ЖКБ и почему? В зарубежной литературе можно встретить и такое понятие, как правило пяти «F». От:
Forty (англ.) – сорок (возраст после 40)
Female (англ.) – женский
Fat (англ.) – жир (лица с повышенным питанием)
Fair (англ.) – блондин (Европеоидная раса)
Fertility (англ.) – плодородие (перенесенные беременности и роды, чем их больше — тем больше риск)
На самом деле этиология ЖКБ сложнее. В настоящее время ЖКБ часто встречается у людей в возрасте 20-30 лет, лиц мужского пола, худощавых. Выделяют несколько типов камней.
Холестериновые камни 80%– наиболее частый тип, состоит из холестерина, либо он является их основной частью. Камни светло-желтого цвета, легкие, не тонут в воде, горят. Именно за счет холестериновых камней происходит увеличение числа больных с ЖКБ во всем мире
Пигментные камни 10% – темные, состоят из солей билирубина. Происхождение их наследственно обусловлено, число их среди населения мало меняется.
Смешанные холестериновые-известковые-пигментные камни – состоят из кальциевых (известковых) солей, билирубина с включением различного количества холестерина (до 10%). На вид они носят пестрый характер, могут достигать размеров в 5-6 см и более. Изначально они имеют холестериновый характер, но со временем за 10-20-30 лет они дополнительно пропитываются солями кальция.
Возникновение холестериновых камней:Местомформирования камней практически всегда является желчный пузырь, там где происходит накопление и сгущение желчи. В течение суток печень вырабатывает приблизительно 800 мл желчи, большая ее часть накапливается в желчном пузыре, где жидкость активно всасывается, желчь становиться густая и вязкая. После приема пищи желчный пузырь рефлекторно сокращается (не менее 2/3 своего объема) и выбрасывает желчь в ДПК.
Желчные камни формируются из холестерина (Х), находящегося в желчи. Х, имеющийся в организме, выделяется гепатоцитами и вместе с желчью собирается в желчном пузыре. Х не растворим в воде и желчи, поэтому в желчь он поступает в виде коллоидных частиц «мицелл» – упакованный желчными кислотами и лецитином, они удерживаются его во взвешенном состоянии и не дают Х выпадать в осадок.
Если нарушается синтез желчных кислот (например это бывает при гиперэстрогении у беременных, изменений функции печени с возрастом и пр.), то их не хватает на формирования стабильных мицелл и Х выпадает в осадок в виде кристаллов и с этого момента в желчном пузыре начинается рост камней. Мелкие кристаллы Х называются «желчный сладж» и до определенного времени вместе с желчью могут покидать желчный пузырь. В последующем присоединяются воспалительные процессы, нарушение моторики пузыря, что еще больше способствует камнеобразованию, камни увеличиваются в размерах и процесс становиться необратимым.
Другой вариант — содержание желчных кислот нормальное, но очень высокое содержание Х в желчи (повышенное употребление Х в пищу, ожирение, высокий синтез Х при некоторых заболеваниях, например сахарном диабете). Т.е. желчных кислот и лицетина просто недостаточно для обработки такого большого количества Х и он также выпадает в осадок (относительная недостаточность желчных кислот).
Математически это может быть представлено в виде ХХК – холатохолестеринового коэффициента или соотношения холестерин /желчные кислоты. В норма он равен – «25,5», при его снижении риск ЖКБ возрастает. Если ХХК ниже «13» Х в 100% случаях выпадает в осадок.
Другими факторами способствующим камнеобразованию является снижение сократительной способности самого пузыря, нарушение координированной работы сфинктеров при некоторых заболеваниях.
Основными клиническими проявлениями ЖКБявляется печеночная колика и механическая желтуха (см. раздел Механическая желтуха), а присоединении инфекции на фоне печеночной колике приводит к возникновению острого холецистита (см. раздел О. холецистит).
Печеночная колика. Ее возникновение сопряжено с нарушением оттока желчи, перерастяжением висцеральной брюшины (желчный пузырь, капсула печени) и связанным с этим болевым синдромом. Основная причина печеночной колики это камни, застрявшие в шейке желчного пузыря или в «кармане Гартмана» — расширении желчного пузыря, расположенное рядом с его шейкой. Если камни мелкие они могут проникать в холедох и застревать в нем, обычно это происходит в области БДС, этому способствует наличие стриктуры БДС. После того, как камень «выйдет» из шейки желчного пузыря и вернется в просвет пузыря, либо пройдет через БДС в двенадцатиперстную кишку приступ печеночной колики заканчивается. Если боли продолжаются и появились клинические и лабораторные признаки воспаления, то можно говорить о присоединении инфекции и развитии острого холецистита.
Клиника: приступ печеночной колики часто провоцирует нарушение диеты, реже физическая нагрузка, но он может возникнуть без всякой видимой причины. Боль возникает в правом подреберье и эпигастрии. Боль сильная и острая. Характерным для печеночной колики является иррадиация болей в спину, правую лопатку, правое плечо и область шеи справа. Иногда возникает холецисто-кардиальный симптом, когда боли распространяются на область сердца, а у ряда больных боли провоцируют приступ стенокардии. Такие приступы могут повторяться, но после холецистэктомии боли в сердце исчезают.
Часто возникает тошнота и рвота
Объективно: пульс может быть учащен. Признаки воспаления (подъем Т, озноб, лейкоцитоз) отсутствуют. Живот в правом подреберье болезненный, напряжен, вплоть до появления симптомов раздражения брюшины. Желчный пузырь обычно не пальпируется.
Симптом Ортнера-Грекова – боли при поколачивании ребром ладони по правой реберной дуге.
Симптом Мерфи – при надавливании на область желчного пузыря пальцами больного просят сделать глубокий вдох. При этом диафрагма движется вниз, а живот поднимается, дно желчного пузыря наталкивается на пальцы обследующего, возникают сильные боли и вздох прерывается.
Симптом Мюсси-Георгиевского – сравнительное надавливание между ножками грудино-ключично-сосцевидной мышцы справа и слева. Иррадиация болей по правому диафрагмальному нерву приводит к усилению болей справа.
Лабораторные и инструментальные методы исследования.При развитии печеночной колики вследствие окклюзии шейки желчного пузыря анализы меняются мало. Количество лейкоцитов в норме или увеличено незначительно. При попадании конкремента может отмечаться рост билирубина за счет прямой фракции (в норме общий билирубин 20,8 мкмоль/л, прямого нет).
Из инструментальных методов при печеночной колике преимущественно используют УЗИ. При этом можно обнаружить камни в желчном пузыре и камень в шейке пузыря, увеличенный желчный пузырь (нормальные его размеры не превышают 8-10 см в длину). Другие изменения в виде утолщения и расслоения стенки пузыря, появление жидкости рядом с пузырем характерны уже для острого холецистита.
При развитии механической желтухи на УЗИ можно обнаружить расширение внепеченочных и внутрипеченочных желчных протоков (холедох в норме 6 мм), камень при этом обычно расположен в терминальной части холедоха, прикрыт ДПК и увидеть его обычно не удается.
Для уточнения причины механической желтухи возможно использование Эндоскопической Ретроградной Холангио Панкреато Графии (ЭРХПГ). Это исследование относиться к разряду высоких технологий и используется не у всех больных (см. раздел Методы исследования желчных протоков).
Методы холецистографии в виде дачи контраста в форме таблеток или В/В инфузий в настоящее время полностью утратили свое значение и не используются.
Лечение:Приступ печеночной колики может быть купирован назначением комбинации спазмолитиков и ненаркотических анальгетиков (Баралгин, Атропин, Платифилин, Бускопан, Спазмалгон и др.). После купирование приступа должен быть рассмотрен вопрос об оперативном вмешательстве. Наличие камней в желчном пузыре и перенесенный приступ печеночной колики (если таких приступов было много или они сопровождались возникновением холецистита — тем более) являются показанием к плановому выполнению операции – холецистэктомии. Эта операция преследует цель удалить желчные камни и желчный пузырь – как место образования камней.
Существует несколько способов удаления желчного пузыря: лапароскопический, мини – доступ, классические широкие доступы, но вне зависимости от доступа цель операции одна – удаление желчного пузыря вместе с камнями. И это в настоящий момент единственный способ лечения ЖКБ.
На момент написания данного руководства (2012г.) не существует способов консервативно лечения ЖКБ и не существует каких-либо медикаментов и иных средств, растворяющих камни в желчном пузыре. Не используется для лечения ЖКБ и ультразвуковое дробление камней (УЗ-литотрипсия), так как данный способ используется исключительно для лечения Мочекаменной болезни.
Если у больного камни желчного пузыря обнаружены на УЗИ случайно и никогда не вызывали болевых приступов то такие формы ЖКБ не являются показанием к оперативному лечению.

