
После любого оперативного вмешательства пациент не может просто так взять и сразу вернуться к обычному режиму жизни. Причина проста – организму нужно свыкнуться с новыми анатомо-физиологическими соотношениями (ведь в результате операции были изменены анатомия и взаиморасположение органов, а также их физиологическая деятельность).
Отдельный случай – операции на органах брюшной полости, в первые дни после которых больной должен особо строго придерживаться предписаний лечащего врача (в ряде случаев – и смежных специалистов-консультантов). Почему после хирургического вмешательства на органах брюшной полости пациент нуждается в определенном режиме и диете? Почему нельзя взять и моментально вернуться к прежнему укладу жизни?
Механические факторы, негативно действующие во время операции
Послеоперационным периодом считают отрезок времени, который длится с момента окончания оперативного вмешательства (больного вывезли из операционной в палату) и до момента исчезновения временных расстройств (неудобств), которые спровоцированы операционной травмой.
Рассмотрим, что же происходит во время хирургического вмешательства, и как от этих процессов зависит послеоперационное состояние пациента – а значит, и его режим.
В норме типичное состояние для любого органа брюшной полости – это:
- спокойно лежать на своем законном месте;
- находиться в контакте исключительно с соседними органами, которые тоже занимают свое законное место;
- выполнять задания, предписанные природой.
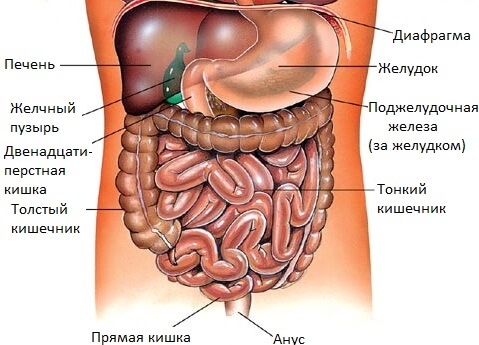
Во время операции стабильность этой системы нарушается. Удаляя ли воспаленный аппендикс, зашивая ли прободную язву или делая «ремонт» травмированного кишечника, хирург не может работать только с тем органом, который заболел и требует починки. Во время хирургического вмешательства оперирующий врач постоянно контактирует с другими органами брюшной полости: трогает их руками и хирургическим инструментарием, отодвигает, перемещает. Пусть такое травмирование и сводят по возможности к минимуму, но даже малейший контакт хирурга и его ассистентов с внутренними органами не является физиологическим для органов и тканей.
Особой чувствительностью характеризуется брыжейка – тонкая соединительнотканная пленка, которой органы живота соединены с внутренней поверхностью брюшной стенки и через которую к ним подходят нервные ветки и кровеносные сосуды. Травмирование брыжейки во время операции может привести к болевому шоку (несмотря на то, что пациент находится в состоянии медикаментозного сна и не реагирует на раздражения его тканей). Выражение «Дергать за брыжейку» в хирургическом сленге даже приобрело переносный смысл – это значит причинять выраженные неудобства, вызывать страдания и боль (не только физическую, но и моральную).
Химические факторы, негативно действующие во время операции
Еще один фактор, от которого зависит состояние пациента после операции – лекарственные препараты, применяемые анестезиологами во время операций, чтобы обеспечить обезболивание. В большинстве случаев полостные операции на органах брюшной полости проводятся под наркозом, немного реже – под спинномозговой анестезией.
При наркозе в кровеносное русло вводятся вещества, задание которых – вызвать состояние медикаментозного сна и расслабить переднюю брюшную стенку, чтобы хирургам было удобно оперировать. Но помимо этого ценного для оперирующей бригады свойства, у таких препаратов имеются и «минусы» (побочные свойства). В первую очередь это депрессивное (угнетающее) влияние на:
- центральную нервную систему;
- мышечные волокна кишечника;
- мышечные волокна мочевого пузыря.
Анестетики, которые вводят во время спинномозговой анестезии, действуют местно, не угнетая ЦНС, кишечник и мочевой пузырь – но их влияние распространяется на определенный участок спинного мозга и отходящие от него нервные окончания, которым необходимо некоторое время, чтобы «избавиться» от действия анестетиков, вернуться в прежнее физиологическое состояние и обеспечить иннервацию органов и тканей.
Послеоперационные изменения со стороны кишечника
В результате действия лекарственных средств, которые анестезиологи вводили во время операции для обеспечения наркоза, кишечник пациента перестает работать:
- мышечные волокна не обеспечивают перистальтику (нормальное сокращение стенки кишечника, в результате которого пищевые массы продвигаются в направлении ануса);
- со стороны слизистой оболочки тормозится выделение слизи, которая облегчает прохождение пищевых масс по кишечнику;
- анус спазмирован.

Как итог – желудочно-кишечный тракт после полостной операции словно замирает. Если в этот момент больной примет хоть небольшое количество еды или жидкости, оно тут же будет вытолкнуто из ЖКТ в результате рефлекторной рвоты.
По причине того, что лекарственные средства, вызвавшие кратковременный парез кишечника, через несколько дней элиминируют (уйдут) из кровеносного русла, возобновится нормальное прохождение нервных импульсов по нервным волокнам стенки кишечника, и он заработает снова. В норме работа кишечника возобновляется самостоятельно, без внешней стимуляции. В подавляющем большинстве случаев это происходит на 2-3 день после оперативного вмешательства. Сроки могут зависеть от:
- объема операции (насколько широко в нее были втянуты органы и ткани);
- ее длительности;
- степени травмирования кишечника во время операции.
Сигналом про возобновление работы кишечника служит отхождение газов у пациента. Это очень важный момент, свидетельствующий о том, что кишечник справился с операционным стрессом. Не зря хирурги в шутку называют отхождение газов самой лучшей послеоперационной музыкой.
Послеоперационные изменения со стороны ЦНС
Лекарственные препараты, вводимые для обеспечения наркоза, через некоторое время полностью выводятся из кровяного русла. Тем не менее, за время пребывания в организме они успевают повлиять на структуры центральной нервной системы, влияя на ее ткани и тормозя прохождение нервных импульсов по нейронам. В результате этого у ряда пациентов после операции наблюдаются нарушения со стороны центральной нервной системы. Самые распространенные:
- нарушение сна (пациент тяжело засыпает, чутко спит, просыпается от воздействия малейшего раздражителя);
- плаксивость;
- угнетенное состояние;
- раздражительность;
- нарушения со стороны памяти (забывание лиц, событий в прошлом, мелких деталей каких-то фактов).
Послеоперационные изменения со стороны кожи
После оперативного вмешательства больной некоторое время вынужденно находится исключительно в лежачем положении. В тех местах, где костные структуры покрыты кожей практически без прослойки мягких тканей между ними, кость давит на кожу, вызывая нарушение ее кровоснабжения и иннервации. В результате в месте давления возникает омертвение кожных покровов – так называемые пролежни. В частности, они образуются в таких участках тела, как:
крестцовый отдел позвоночника и копчик;
Послеоперационные изменения со стороны органов дыхания

Часто большие полостные операции выполняют под эндотрахеальным наркозом. Для этого пациента интубируют – то есть, в верхние дыхательные пути вводят эндотрахеальную трубку, подключенную к аппарату искусственного дыхания. Даже при аккуратном введении трубка раздражает слизистую оболочку дыхательных путей, делая ее чувствительной к инфекционному агенту. Еще один негативный момент ИВЛ (искусственной вентиляции легких) во время операции – некоторое несовершенство дозирования газовой смеси, поступаемой из аппарата ИВЛ в дыхательные пути, а также то, что в норме человек такой смесью не дышит.
В дополнении факторов, негативно действующих на органы дыхания: после операции экскурсия (движения) грудной клетки еще не полноценная, что приводит к застойным явлениям в легких. Все эти факторы суммарно могут спровоцировать возникновение послеоперационного воспаления легких.
Послеоперационные изменения со стороны сосудов
Пациенты, которые страдали заболеваниями сосудов и крови, склонны к образованию и отрыву тромбов в послеоперационном периоде. Этому способствует изменение реологии крови (ее физических свойств), которое наблюдается в послеоперационном периоде. Способствующим моментом также является то, что пациент какое-то время находится в лежачем положении, а потом начинает двигательную активность – иногда резко, в результате чего и возможен отрыв уже имеющегося тромба. В основном тромботическим изменениям в послеоперационном периоде подвержены сосуды нижних конечностей.
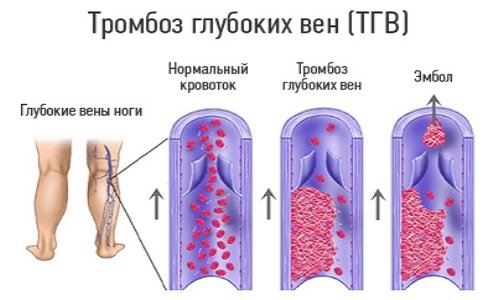
Послеоперационные изменения со стороны мочеполовой системы
Часто после операции на органах брюшной полости больной не может помочиться. Причин – несколько:
- парез мышечных волокон стенки мочевого пузыря из-за воздействия на них лекарственных средств, которые вводились во время операции для обеспечения медикаментозного сна;
- спазм сфинктера мочевого пузыря по тем же причинам;
- затруднение мочеиспускания из-за того, что это делается в непривычной и неприспособленной для этого позе – лежачей.
Диета после операции на брюшной полости

До того, пока кишечник не заработал, ни есть, ни пить больному нельзя. Жажду ослабляют, прикладывая к губам кусочек ваты или фрагмент марли, смоченные водой. В абсолютном большинстве случаев работа кишечника возобновляется самостоятельно. Если процесс затруднен – вводят препараты, стимулирующие перистальтику (Прозерин). С момента возобновления перистальтики больному можно принимать воду и пищу – но начинать нужно с маленьких порций. Если в кишечнике скопились газы, но не могут выйти – ставят газоотводную трубку.
Блюдо, которое первым дают больному после возобновления перистальтики – постный жиденький суп с очень небольшим количеством разваренной крупы, которая не провоцирует газобразование (гречка, рис), и размятой картофелины. Первый прием пищи должен быть в количестве двух-трех столовых ложек. Через полчаса, если организм не отверг пищу, можно дать еще две-три ложки – и так по нарастающей, до 5-6 приемов небольшого количества пищи в сутки. Первые приемы пищи направлены не так на утоление голода, как на «приучивание» желудочно-кишечного тракта к его традиционной работе.
Не следует форсировать работу ЖКТ – пусть лучше пациент побудет голодным. Даже когда кишечник заработал, поспешное расширение рациона и нагрузка ЖКТ могут привести к тому, что желудок и кишечник не справятся, это вызовет рвоту, что из-за сотрясения передней брюшной стенки негативно скажется на послеоперационной ране. Рацион постепенно расширяют в такой последовательности:
- постные супы;
- картофельное пюре;
- кремообразные каши;
- яйцо всмятку;
- размоченные сухарики из белого хлеба;
- сваренные и перетертые до состояния пюре овощи;
- паровые котлеты;
- несладкий чай.
Дальше на протяжении 10-14 дней пациент должен придерживаться диетического питания, применяемого при лечении болезней ЖКТ – это исключение следующих видов пищи:
Далее набор блюд постепенно расширяют в сторону обычного рациона, который имел место в дооперационном периоде больного.
Послеоперационные мероприятия, связанные с работой ЦНС
Изменения со стороны центральной нервной системы из-за применения наркоза способны самостоятельно исчезнуть в период от 3 до 6 месяцев после операционного вмешательства. Более длительные нарушения требуют консультации невропатолога и неврологического лечения (зачастую амбулаторного, под наблюдением врача). Неспециализированные мероприятия – это:
- поддержание доброжелательной, спокойной, оптимистической атмосферы в окружении пациента;
- витаминотерапия;
- нестандартные методы – дельфинотерапия, арттерапия, иппотерапия (благотворное влияние общения с конями).
Профилактика пролежней после операции
В послеоперационном периоде пролежни легче предупредить, чем вылечить. Профилактические меры нужно проводить с первой же минуты нахождения пациента в лежачем положении. Это:
- растирание зон риска спиртом (его нужно развести водой, чтобы не спровоцировать ожоги);
- круги под те места, которые подвержены возникновению пролежней (крестец, локтевые суставы, пятки), дабы зоны риска находились словно в подвешенном состоянии – в результате этого костные фрагменты не будут давить на участки кожи;
- массирование тканей в зонах риска для улучшения их кровоснабжения и иннервации, а значит, и трофики (местного питания);
- витаминотерапия.
Если пролежни все же возникли, с ними борются с помощью:
- подсушивающих средств (бриллиантового зеленого);
- препаратов, улучшающих трофику тканей;
- ранозаживляющих мазей, гелей и кремов (по типу пантенола);
- антибактериальных препаратов (для профилактики присоединения инфекции).
Профилактика послеоперационной пневмонии
Самая главная профилактика застойных явлений в легких – ранняя активность:
- по возможности раннее поднимание с постели;
- регулярные прогулки (короткие, но частые);
- гимнастика.
Если в силу обстоятельств (большой объем операции, медленное заживление послеоперационной раны, боязнь возникновения послеоперационной грыжи) больной вынужден пребывать в лежачем положении, задействуют мероприятия, предупреждающие застой в органах дыхания:

надувание пациентом обычных детских воздушных шариков;
Профилактика тромбообразования и отрыва тромбов
Перед оперативным вмешательством пациентов в возрасте или тех, кто страдает заболеваниями со стороны сосудов или изменениями со стороны свертывающей системы крови, тщательно обследуют – им делают:
Во время операции, а также в послеоперационном периоде ноги таких пациентов тщательно бинтуют. Во время постельного режима нижние конечности должны находиться в возвышенном состоянии (под углом 20-30 градусов к плоскости кровати). Также применяют антитромботическую терапию. Ее курс назначают перед операцией и дальше продолжают в послеоперационном периоде.
Мероприятия, направленные на возобновление нормального мочеиспускания

Если в послеоперационном периоде больной не может помочиться, прибегают к старому доброму безотказному способу стимуляции мочеиспускания – шуму воды. Для этого просто открывают водопроводный кран в палате, чтобы из него пошла вода. Некоторые пациенты, заслышав о методе, начинают рассуждать о дремучем шаманстве врачей – на самом деле это не чудеса, а всего лишь рефлекторный ответ мочевого пузыря.
В случаях, когда способ не помогает, выполняют катетеризацию мочевого пузыря.
Общие рекомендации
После операции на органах брюшной полости пациент в первые дни находится в лежачем положении. Сроки, в которые он может подниматься с постели и начать ходить, строго индивидуальны и зависят от:
- объема операции;
- ее длительности;
- возраста пациента;
- его общего состояния;
- наличия сопутствующих заболеваний.
После неосложненных и необъемных операций (грыжепластика, аппендэктомия и так далее) пациенты могут подниматься уже на 2-3 день после хирургического вмешательства. Объемные оперативные вмешательства (по поводу прорывной язвы, удаления травмированной селезенки, вшивания травм кишечника и так далее) требуют более длительного лежачего режима на протяжении, как минимум, 5-6 дней – сначала пациенту могут разрешить посидеть в кровати, свесив ноги, потом постоять и только потом начать делать первые шаги.
Во избежание возникновения послеоперационных грыж рекомендуется носить бандаж пациентам:
- со слабой передней брюшной стенкой (в частности, с нетренированными мышцами, дряблостью мышечного корсета);
- тучным;
- в возрасте;
- тем, которые уже были прооперированы по поводу грыж;
- недавно родившим женщинам.
Надлежащее внимание следует уделять личной гигиене, водным процедурам, проветриванию палаты. Ослабленных пациентов, которым разрешили подниматься с постели, но им тяжело это делать, вывозят на свежий воздух в колясках.
Курильщикам строго рекомендовано отказаться от курения хотя бы в послеоперационный период.
В раннем послеоперационном периоде в области послеоперационной раны могут возникать интенсивные боли. Их купируют (снимают) обезболивающими средствами. Терпеть боль пациенту не рекомендуется – болевые импульсы перераздражают центральную нервную систему и истощают ее, что чревато в будущем (особенно в старости) самыми разными неврологическими заболеваниями.
Ковтонюк Оксана Владимировна, медицинский обозреватель, хирург, врач-консультант
22,787 просмотров всего, 3 просмотров сегодня
Здравствуйте! В этой статье мы расскажем про сроки больничного листа после перенесения человеком хирургического вмешательства.
Сегодня вы узнаете:
- Какие врачи и организации устанавливают срок и на сколько дней;
- Виды операций. Какие сроки применимы для различных видов;
- Можно ли продлить больничный по истечении его сроков;
- Как происходит оплата периода болезни, какие факторы влияют на размер пособия;
- Что делать если больничный закрыт.
Содержание
Кто и как устанавливает срок больничного листа
При наступлении болезни, работник имеет право на получение больничного листа. Он имеет свои сроки, по которым пациент находится на лечении в домашних условиях или в условиях стационара.
Документ, определяющий заболевание, выписывается только лечащим врачом, но ни в коем случае не врачом скорой помощи или мед. работником станции переливания крови.
Максимальное время, которое может предоставить врач для самостоятельного лечения, достигает 15 дней, а врач-стоматолог – 10 дней. Если человек перенёс хирургическое вмешательство, то больничный имеет свои сроки, которые определяет специальная врачебная комиссия.
Первоначально при поступлении больного на приём к врачу и обнаружении у него заболевания, которое требует оперативного лечения, врач выписывает документ о болезни на 15 дней. Если есть необходимость, то врач назначает больному операцию и послеоперационное пребывание в стационаре для его реабилитации.
После восстановления сил, для самостоятельного обслуживания, реабилитируемого выписывают по месту прописки, то есть далее он должен вновь обратиться в свою поликлинику для получения полного курса медикаментозного лечения.
На дату поступления в стационар на операцию врач-хирург открывает новый больничный лист, а закрывает лишь во время выписки из стационара. Это регулируется ФЗ №255. Этот закон разрешает продлить послеоперационное лечение ещё на 10 дней.
В случае когда человеку понадобится дополнительное лечение и 10-и дней не хватило, чтобы восстановить силы после операции, то продолжительность листа продляет врачебная комиссия (ВК).
При наблюдении положительной динамики выздоровления пациента, специалисты ВК могут продлить период по больничному до 10 мес., а в случае если больному пришлось лечиться после сложной операции, то до 1 года.
Особенностью послеоперационного лечения является посещение лечебницы один раз в две недели, где была сделана операция, чтобы врач-хирург подтвердил необходимость в продлении листка нетрудоспособности.
Если пациента направляют на реабилитацию в профилакторий или санаторий, то этот факт предполагает продление медицинского документа ещё на 24 дня, включая день проезда до места.
Если по мере нахождения на бюллетене у человека не происходит никаких сдвигов со здоровьем в положительную сторону, то он должен пройти МСЭ – медико-социальную экспертизу.
Это консилиум врачей, которые, изучив состояние пациента, выдвигают решение о дальнейшем продлении периода лечения или присвоении ему степени и группы инвалидности. На МСЭ пациента отправляют по истечении 4 мес. со дня наступления болезни.
Сроки больничного после различных операций
В медицинской практике все виды хирургических вмешательств подразделяются на две группы:
Лёгкие операции – это те, после которых больной пациент самостоятельно встаёт на следующие сутки и может быть выписан со стационара на 3-и или 5-е сутки. В некоторых случаях больничный может быть выписан на 15 дней, а на 16-й день необходимо приступить к выполнению трудовых обязанностей.
Средней тяжести – это операции, после которых пребывание в стационаре может затянуться, а для восстановления необходимо до 30-и дней.
Тяжёлые операции – случаи, когда человеку после операции может потребоваться длительная помощь квалифицированного персонала для поднятия на ноги. При этом сроки болезни могут затянуться на несколько месяцев.
К таким операциям относятся:
- Открытые переломы, или переломы со смещением;
- Травмы черепной коробки человека с сотрясением мозга;
- Глубокие сильные раны или ссадины, полученные в результате работы на тяжёлом производстве;
- Аппендицит с перитонитом;
- Сердечные вмешательства;
- На позвоночнике.
Рассмотрим, сколько же требуется время для пребывания в стационаре после различных операций.
| Вид хирургического вмешательства |
Срок больничного листа
При вырезании матки
От 20 до 45 дней
Удаление позвоночной грыжи
От 21 до 45 дней, с продлением до 10 дней
Зависит от запущенности болезни и может достигать 3 недель, в отдельных случаях больше, до полного восстановления
Зависит от сложности операции. Длится от 14 до 60 дней с продлением до 10 дней амбулаторно
1–2 месяца, в зависимости от тяжести. Выход только на лёгкий труд. Если операция сложная, то МСЭ назначает инвалидность
Устранение мужской паховой грыжи
Максимум до 45 дней
Простое удаление аппендикса
Удаление аппендицита с назначением антибиотиков
При возникновении осложнений во время операции по удалению аппендикса
Свыше 30 дней по согласованию лечащего врача и заведующего стационаром
Операции головного мозга
В течение 8 дней больной должен находиться под наблюдением врача в реанимации, только после этого его переводят в обычную палату, где он может пребывать до 1,5 мес. Причём такой срок устанавливает сам врач без ВК. Но в случае осложнений МСЭ должно осмотреть пациента и вынести дальнейший вид лечения
Период нахождения на больничном зависит от вида операции:
Первый случай полостной операции является наиболее сложным и требует длительного стационарного содержания, поэтому лечащий врач сам может выдать медицинский документ на длительное время.
Второй вид – менее травматичный для человека. Предполагает проколы специальными инструментами, после чего организм способен быстро восстановиться, поэтому период нахождения в лечебнице составляет 15 дней.
Максимальный срок периода болезни не может быть определён однозначно, все зависит от сложности самой операции и скорости восстановления человеческого здоровья.
Все вышеперечисленные случаи встречи с хирургом должны быть оплачены работодателем в согласии с законодательством.
Как же обстоит дело с пластической хирургией? Если пациент обратился к пластическому хирургу за помощью по улучшению той или иной части тела, то больничный в таком случае не выписывается.
Но при проведении операции по устранению затруднений к жизни, например, искривление перегородки в носу или ротовой полости, врач не может отказать в листке нетрудоспособности. Он выдаётся на период от поступления в стационар до выписки из него.
Можно ли продлить больничный по истечении срока
Законами не устанавливаются жёсткие границы периода по больничному, они определяются индивидуально в каждом случае. Но последний день зависит от полного выздоровления пациента, что определяет его пригодность к началу работы.
Другим исходом заболевания и послеоперационного лечения является присвоение степени или группы инвалидности, что в компетенции МСЭ.
В случае установления инвалидности, листок нетрудоспособности закрывается автоматически в день проведения экспертизы. А если такой вариант исключён, то период болезни устанавливается на срок до полного выздоровления.
Пример: больная туберкулёзом Т.Т. Иванова подвергалась резекции в 2012 г., то есть удалению туберкулёмы (1/3 верхней доли правого лёгкого). Это полостная операция. По истечении 1 месяца после операции была назначена экспертиза. Для присутствия на экспертизе с места работы необходимо было предоставить характеристику, в которой отражены характер работы, должность, личные качества сотрудницы и т. д.
По результатам обследования консилиумом врачей выдвинуто решении о продлении лечения. Так как такое заболевание предполагает полное излечение и снятие с учёта. А по истечении полутора лет амбулаторного лечения Т.Т. Иванова была снята с учёта в туберкулёзном диспансере.
Если у больного имеется другая форма туберкулёза, это может быть фиброзный, с распадом или кавернозный, то в таких случаях лечение может длиться годами и излечение не происходит. В таких случаях специалисты МСЭ назначают 3 группу инвалидности.
Из примера видно, что продление сроков зависит от специалистов МСЭ.
Как происходит оплата больничного
Работник бухгалтерии должен обратить внимание при приёме больничного листа у больного на правильность заполнения документа, подтверждающего заболевание.
- Если срок болезни более 30 дней, то помимо подписи лечащего врача должна присутствовать подпись специалиста ВК.
- А при прохождении медицинской экспертизы, должны быть заполнены графы с указанием даты проведения, продления больничного или его закрытия с назначением иного.
- Личные данные сотрудника.
При нарушениях сотрудник должен обратиться по месту лечения с просьбой исправления ошибок. Если такого не происходит, то листок нетрудоспособности считается недействительным.
В любом случае больничный лист после операции он или нет, должен быть оплачен работодателем, если с сотрудником заключён трудовой договор и на него выплачиваются страховые взносы в Фонд Социального Страхования (ФСС).
Когда операция и реабилитация укладывается в 15-дневный срок, то сотрудник должен сдать больничный лист на предприятие, где в течение 10 дней он будет оплачен.
Оплата любого больничного зависит от некоторых факторов:
- Срока болезни с первого дня заболевания и до момента выписки;
- Стажа работника, в течение которого за него производились страховые отчисления;
- Среднего заработка за два последних года, предшествующих болезни.
Если срок по болезни исчисляется месяцами, то оплата происходит частями, за каждый продлённый листок. Это в силу того, что в бланке предусмотрено всего несколько строк для продления болезни.
Больной обязан сдать все листки по мере закрытия каждого, иначе отсутствие таковых определяется как невыход на работу без причины.
Бухгалтер рассчитывает пособие по нетрудоспособности, возмещает средства у ФСС, а затем оплачивает сотруднику. Сумма выплаты зависит от количества лет стажа и выплачивается в размере 60, 80 и 100%.
Что делать после истечения срока больничного
Работоспособность сотрудника будет зависеть от перенесённой операции. Многие заболевания после выписки требуют лёгкого труда.
- Если работник перенёс операцию на глазах, а его деятельность связана с длительным пребыванием перед компьютером, то сотрудник может рассчитывать на продление сроков по больничному.
- Если у сотрудника случилась операция на ногах, например, при варикозном расширении вен, то срок пролонгируется до 30 дней, но такое заболевание требует более длительного отдыха, поэтому работодатель должен обеспечить своего работника лёгким трудом ещё на два, три месяца.
- Если женщина лишилась во время операции маточной трубы или матки, то ей в течение трёх месяцев нельзя поднимать тяжёлые предметы (до 3 кг), это также должен учитывать работодатель.
В любом случае оперативного вмешательства, больному первое время после выхода на работу противопоказаны нагрузки на организм, поэтому чтобы не потерять хорошего специалиста, наниматель обязан обеспечить ему щадящий режим работы.

Девочки, совсем скоро мне предстоит это пережить. Будут удалять кисту и яичник (к сожалению, лапару нельзя).
Расскажите, пожалуйста, как это всё происходит. Вот лягу я за день, что дальше? Клизму на ночь сделают? Утром перед операцией поведут в предоперационную, там всё снять надо, да? Т.е. я голая что ли в операционную пойду и лягу на стол? А когда очнусь, как в туалет то по маленькому сходить? Какие ещё манипуляции будут со мной производить до и после операции? Сильно будут мучать?
Когда помыться будет можно? Всё таки живот будут резать. Я вообще без душа и дня не могу.
Вообщем, вопросов очень много. Знающие люди, расскажите всё подробно, поэтапно
Эксперты Woman.ru
Узнай мнение эксперта по твоей теме

Антакова Любовь Николаевна
Психолог, Консультант. Специалист с сайта b17.ru

Спиридонова Надежда Викторовна
Психолог. Специалист с сайта b17.ru

Семиколенных Надежда Владимировна
Психолог. Специалист с сайта b17.ru

Некрасова Наталия
Психолог. Специалист с сайта b17.ru

Анастасия Сергеевна Шихалеева
Психолог. Специалист с сайта b17.ru

Мишуров Сергей Валентинович
Психолог, Консультант Сексолог. Специалист с сайта b17.ru

Виктория Киселёва
Психолог, Гештальт-терапевт. Специалист с сайта b17.ru

Музик Яна Валерьевна
Психолог, Психоаналитик. Специалист с сайта b17.ru

Юлия Вадимовна Воронина
Психолог, Библиотерапевт. Специалист с сайта b17.ru

Вжечинская Ева
Психолог. Специалист с сайта b17.ru

КС был, это тоже полостная
роды были назначены на утро, прям перед ними клизма
раздели, дали длинную рубашку
в реанимации вроде была одета, значит в ней и делали операцию, смутно помню)
чтоб по маленькому ходить, устанавливали катетер
полноценный душ спустя неделю, мылась частями

у меня была. легла за два дня, накануне сходила в душ, сделали клизму, ужинать уже не разрешили. я и так волновалась и не ела два дня, поэтому не страдала сильно. наутро пришел анестезиолог, поговорили, дальше сделали укол в вену успокоительный, слили мочу (извините за подробности, но вы сами просили))) через какую-то штучку в гинекологическом кресле, около двух вместе с соседкой отправились в операционную — разрешили одеть только ночнушку и чулки компрессионные, чтобы предотвратить тромбообразование. ждали очереди. нам с девушкой делали одновременно, на соседних столах лежали. легла я значит на кушетку, врачи стали беседовать, пока говорили в вену пустили наркоз. последнее что помню — играл оркестр))))))) проснулась на своей кровати, мама соседки не давала нам час спать, привезли нас обеих тоже вместе. мужа ко мне не пустили, вот она и не давала час спать. проснулась от того, что делали какой-то очень больной укол в вену, их мне через 4 часа делли, ночью еще и на след.день. не помню что за укол. ночью ходила в утку, санитарочка выносила. на след. день пришел муж и меньше чем через 12 часов я начала вставать. к вечеру удалось даже пройтись по коридору, но в туалет ходить сама еще не могла. в этот же веечр сделали укол анальгина, ночь проспала, утром уже встала и ходила. через 4 дня перевели в общую палату, до этого лежала в двухместной послеоперационной. все стонали как больно и тд, а я на третий день отказалась от обезболивающего! боли почти не было, только когда привставала немного тянуло и все

у меня удаляли аппендикс.
вам сообщат что нужно делать, не переживайте 🙂
ваше восстановление зависит от вашего организма
но по идее вообще все пройдет спустя неделю, максимум две
сначала будет больно, первые дня 3, потом легче и легче
удачи 🙂

Вот у меня как-то так все было. мыться разрешили на 5 день, и то — только подмываться да ножки помыть. на 6 после операции уже была дома, ттт все прошло просто отлично! после такой операции у нас обычно дней 10 в больнице держат, а у меня уже швы сняли и отправили домой. автор, не стоит волноваться! все не так страшно на самом деле!

у меня удаляли аппендикс.вам сообщат что нужно делать, не переживайте 🙂 ваше восстановление зависит от вашего организмано по идее вообще все пройдет спустя неделю, максимум двесначала будет больно, первые дня 3, потом легче и легчеудачи 🙂

Я от клизмы отказалась и мне сказали в аптеке купить какой-то порошок слабительный и развести в 2-х литрах воды и выпить это маленькими глотками,не завтракать и не пить,я осилила только 1,5 литра этой мерзко жидкости и сидела весь вечер на унитазе,утром поехала на операцию, (анализы сдавала заранее,с анестезиологом тоже говорили зараннее) меня всю трясло от страха,с собой велели взять футболку,или короткую ночнушку,в больнице мне показали палату,где я села на кровать,а где-то через пол час за мной пришли мед.сестры с каталкой и велели лечь на нее,я заревела,как ду_ра,) и стала говорить,что сама пойду,мне стыдно было,что меня повезут через коридор,там муж меня ждал,но они сказали,что так положено и я легла,меня накрыли одеялом и повезли зареванную,в операционной мне сказали перелечь на операционный кресло-стол,а санитары суетились и готовили операционную ,анестезиолог стал вводить мне наркоз в вену и ласково сомной разговаривать,сказала,что это не больно,а даже приятно,как шампанское в голову и спросила;"Ты ведь любишь шампанское?") Я что-то промлямлила в ответ и отрубилась,очнулась там же в реанимации,уже на каталке в уголке стояла,врача уже не было,мед.сестра сказала,что я очнулась и можно вести меня в палату. Во время операции я была в ночнушке,в ней мен и повезли,прикрыли одеялом,после наркоза было плоховато,тяжело говорить,хотелось спать и писать,но скзали не вставать 3 часа и не есть до конца дня,н мне и не хотелось,а вот по маленькому очень хотелось,я попыталась встать,но меня мотануло и я легла обратно,где-то частов через 5 смогла дойти до туалета с помощью мужа,а на след. день встала,как ни в чем н бывало,врач меня посмотрел,снял катетор,померили температуру и сказали,что больше ничего делать не надо и могу идти домой,вот и все. ) Ничего страшного на самом деле и мылась я уже через день потихоньку..

мне почти пол года назад удаляли матку, полостная опр-я, легла за день, дома пропила фортранс (вроде так называется, но это не обязательно), вечер без ужина, потом клизма, беседа с анастазиологом, утром отвели в операционную, я была в чулках, одели на меня колпак, что-то типа сорочки и бахилы, легла на стол, ввели наркоз, в это время ввели мочевой катетр, почти не почувствовала его, уснула, проснулась под конец опер-ции, меня зашивали, знобило, ничего не чувствовала, перевезли в реанимацию на сутки (так было оговорено заранее и за доп плату), я сутки еще находилась под легкой анестезией, но боль чувствовала((( по первому писку что-то вкалывали, организм пытался поспать, но это проблема, на руке все время работал аппарат мерить давление — оч шумный, и на пальце что-то пикало, короче, я просто измучилась там, на след утро убрали мочевой катетр, привезли в палату, все болело, но по просьбе сразу же делают укол, приносят бульоны с первого дня, к вечеру доползла в туалет, второй день тоже больной, а потом все менее и менее болело, швы рассосались — уже почти и не вспоминаю про это

кстати, можно приобрести бандаж для живота, я перевязывала простынкой, авписали на 5 или 6 день, уже скакала относительно, да и в душ сходила вроде на 2ой день, но я там просто помыла голову и обтерлась

вот сейчас все это вспомнила — ужас, могу представить как Вы волнуетесь, меня от страха трясло не по-детски, соберите всю волю в кулак, так надо, настройтесь на позитив и запомните, что тяжело и больно только первые 2 дня и то это всё относительно, выздоравливайте!

Девочки, совсем скоро мне предстоит это пережить. Будут удалять кисту и яичник (к сожалению, лапару нельзя).Расскажите, пожалуйста, как это всё происходит. Вот лягу я за день, что дальше? Клизму на ночь сделают? Утром перед операцией поведут в предоперационную, там всё снять надо, да? Т.е. я голая что ли в операционную пойду и лягу на стол? А когда очнусь, как в туалет то по маленькому сходить? Какие ещё манипуляции будут со мной производить до и после операции? Сильно будут мучать? Когда помыться будет можно? Всё таки живот будут резать. Я вообще без душа и дня не могу. Вообщем, вопросов очень много. Знающие люди, расскажите всё подробно, поэтапно

Девочки, совсем скоро мне предстоит это пережить. Будут удалять кисту и яичник (к сожалению, лапару нельзя).Расскажите, пожалуйста, как это всё происходит. Вот лягу я за день, что дальше? Клизму на ночь сделают? Утром перед операцией поведут в предоперационную, там всё снять надо, да? Т.е. я голая что ли в операционную пойду и лягу на стол? А когда очнусь, как в туалет то по маленькому сходить? Какие ещё манипуляции будут со мной производить до и после операции? Сильно будут мучать? Когда помыться будет можно? Всё таки живот будут резать. Я вообще без душа и дня не могу. Вообщем, вопросов очень много. Знающие люди, расскажите всё подробно, поэтапно

Девочки, совсем скоро мне предстоит это пережить. Будут удалять кисту и яичник (к сожалению, лапару нельзя).Расскажите, пожалуйста, как это всё происходит. Вот лягу я за день, что дальше? Клизму на ночь сделают? Утром перед операцией поведут в предоперационную, там всё снять надо, да? Т.е. я голая что ли в операционную пойду и лягу на стол? А когда очнусь, как в туалет то по маленькому сходить? Какие ещё манипуляции будут со мной производить до и после операции? Сильно будут мучать? Когда помыться будет можно? Всё таки живот будут резать. Я вообще без душа и дня не могу. Вообщем, вопросов очень много. Знающие люди, расскажите всё подробно, поэтапно

1 апреля мне делали полостной, удалили матку. Положили 31 марта чтоб готовить к операции. Анестезиолог пришел в палату , долго мило беседовал, рассказал про все манипуляции. Вечером сделали клизму, утром перед операцией- заставили одеть компрессионные чулки во избежание тромбоза, тоже сделали клизму.привезли в опер блок на каталке, анестезиолог начал со мной работать- делать укол в спину, потом другие какие то капельницы, потом положили на оперстол, катетер вставили мочевой, привязали к столу и я заснула. Очнулась- боли не было, анестезия была оч хорошая, тк я договаривалась заранее обо всем этом, повезли в палату, там со мной муж побыл до вечера и даже домой ушел ночевать- опять же хочу сказать- не экономите на анестезиологе, все с ним поговорите, оплатите и главное оговорить анестезию после операции. так вот, к вечеру я нормально уже заснула, ночью приходила сестра , постоянно обезболивали , и потом, как вставать начала- по первому требованию кололи кеторол. Сейчас я уже хожу вовсю и обещают послезавтра выписать. Как начала вставать одела бандаж на живот, а чулки и не снимаю вообще

Ой, девочки, читаю вас и мне прям плохо физически. Как этот ужас пережить. Мне уже послезавтра ложиться, в четверг операция.
А катетор в мочевом чувствуется? Когда он там. Даже не знаю чего боюсь — первый день в больнице, когда вся в ожидании буду и на след утро, когда будет трясти от страха. Или же после операции будет жесть, когда будет больно.
Какой день для вас показался ужаснее — перед операцией, или когда уже всё сделали?
А чулки какие надо, какой номер? А то они вроде разные бывают. Мне что то врач номер не сказал

Наверное, когда в операционную привозят, там вообще трясёт от страха, да?
А когда после наркоза просыпаешься, какие ощущения? Сразу боль чувствуется?

Я от клизмы отказалась и мне сказали в аптеке купить какой-то порошок слабительный и развести в 2-х литрах воды и выпить это маленькими глотками,не завтракать и не пить,я осилила только 1,5 литра этой мерзко жидкости и сидела весь вечер на унитазе,утром поехала на операцию, (анализы сдавала заранее,с анестезиологом тоже говорили зараннее) меня всю трясло от страха,с собой велели взять футболку,или короткую ночнушку,в больнице мне показали палату,где я села на кровать,а где-то через пол час за мной пришли мед.сестры с каталкой и велели лечь на нее,я заревела,как ду_ра,) и стала говорить,что сама пойду,мне стыдно было,что меня повезут через коридор,там муж меня ждал,но они сказали,что так положено и я легла,меня накрыли одеялом и повезли зареванную,в операционной мне сказали перелечь на операционный кресло-стол,а санитары суетились и готовили операционную ,анестезиолог стал вводить мне наркоз в вену и ласково сомной разговаривать,сказала,что это не больно,а даже приятно,как шампанское в голову и спросила;"Ты ведь любишь шампанское?") Я что-то промлямлила в ответ и отрубилась,очнулась там же в реанимации,уже на каталке в уголке стояла,врача уже не было,мед.сестра сказала,что я очнулась и можно вести меня в палату. Во время операции я была в ночнушке,в ней мен и повезли,прикрыли одеялом,после наркоза было плоховато,тяжело говорить,хотелось спать и писать,но скзали не вставать 3 часа и не есть до конца дня,н мне и не хотелось,а вот по маленькому очень хотелось,я попыталась встать,но меня мотануло и я легла обратно,где-то частов через 5 смогла дойти до туалета с помощью мужа,а на след. день встала,как ни в чем н бывало,врач меня посмотрел,снял катетор,померили температуру и сказали,что больше ничего делать не надо и могу идти домой,вот и все. ) Ничего страшного на самом деле и мылась я уже через день потихоньку..

вот сейчас все это вспомнила — ужас, могу представить как Вы волнуетесь, меня от страха трясло не по-детски, соберите всю волю в кулак, так надо, настройтесь на позитив и запомните, что тяжело и больно только первые 2 дня и то это всё относительно, выздоравливайте!

Забыла написать- я пишу про настоящее время, сегодня седьмой день после операции и я как раз пишу из палаты, так что если надо что то спросить- спрашивайте, а я тут врачей попытаю. Да, чуть не забыла: на второй день у меня депрессия послеоперационная началась- плакала- рыдала ни о чем, врач валерьянкой напоил и все

А ещё, девочки, вы платно делали или нет? Я делаю в обычной больнице, но по знакомству с гинекологом-хирургом. Он будет оперировать. Сколько ему денег давать в знак благодарности? Какой суммой благодарить?
До операции давать или после?

чулки вроде номер 2, я отблагодарила врача 15т.р +презент, но это моя инициатива, мочевой катетр я тоже оч боялась, даже просила не ставить его,но оказалось, что когда ставили наркоз уже начал действовать, я почти не почувствовала ничего, и он оч выручил, в том состоянии совсем не до уток и туалетов

А почему вам по маленькому сильно хотелось? У вас же катетор стоял

Девочки, интересно, а почему мне про чулки не сказали, или это не всем надо?

Уля, твои страхи понятны, все волнуются и врачей достают, но на деле не так страшно, просто морально тяжело все эти ожидания. Все будет хорошо, надо это пережить, плоховато только день после наркоза, потом все ок! Всего тебе хорошего и удачи!

Девочки, интересно, а почему мне про чулки не сказали, или это не всем надо?

О, а я заехала в стационар к гинекологу проконсультироваться — в трубе обнаружили образование, природу его понять не могли. Дело было перед июньскими праздниками, она меня направила на узи к их специалисту, он поставил диагноз внематочная, сказали срок большой, возможен разрыв и срочно на стол. И вот я одной рукой звоню сыну, что я "задержусь", с другой с меня стаскивают платье и запихивают на кресло. Потом ничего не помню. Первый день было тяжело лежать постоянно на спине, на второй сняли катетер и "подняли", надев бандаж, стала потихоньку ходить. Самое сложное — когда хочется кашлять, ну и смеяться больно, правда, было не до смеха. Ничего, через пять дней сняли угловые швы и отпустили домой. Но пережить такое еще раз не хотелось бы.

Катетор стоял в вене, для капельниц, но они не понадобились, а вот про туалет и утку мне ничего даже не сказали, встала, когда смогла.

