Желчный пузырь – это орган, главной целью которого является снабжение пищеварительной системы достаточным количеством желчи. Его объем в здоровом состоянии невелик и составляет всего 70 мл в объеме.
Желчь, в свою очередь, помогает желудку и кишечнику расправляться с пищей, то есть она напрямую участвует в процессе расщепления еды. Чем жирнее пища, тем, соответственно, нужно большее количество желчи, и, наоборот, чем легче был обед, тем меньше требуется данного вещества.
Кроме того, желчь участвует в перистальтике кишечника, она задействована в процессе расщепления жиров и играет не последнюю роль в очищении пищеварительной системы от бактерий.
Холецистэктомия: что это такое и для чего она нужна
Далеко не всегда большое количество желчи, выделяемое желчным пузырем, идет на пользу организму, равно в той же степени, что и ее недостаток.
В результате у человека может образоваться ряд заболеваний:
- панкреатит;

- желчекаменная болезнь;
- хронический или острый холецистит;
- закупорка желчных пузырей;
- холестероз.
Лечение таких заболеваний не всегда приносит нужный эффект, однако их можно вылечить с помощью операции – холецистэктомии, которая заключается в удалении желчного пузыря. Многих больных людей такой прогноз после проведения процедуры пугает.
Действительно, последствия такого хирургического вмешательства скажутся на привычном ритме жизни, но не кардинально.
Если сравнивать холецистэктомию с удалением аппендикса, то здесь, конечно, дело обстоит намного серьезнее.
Тем не менее, больному человеку стоит понимать, что воспаленный орган приносит организму только одни неприятности, особенно если в нем были обнаружены камни. Что же делать? И как жить после операции? Для начала перестать паниковать и начать поиск хорошего хирурга, ведь без классифицированного специалиста холецистэктомию не провести.
Холецистэктомия: два варианта удаления желчного пузыря
В настоящий момент времени медицина знает только два варианта проведения данной процедуры:
По названию даже далекий в хирургии человек способен догадаться, что операция будет проводиться классическим методом. Врачам этот способ известен уже несколько десятилетий. В процессе операции больному разрезается кожный покров и мышечные ткани. Это делается для того, чтобы хирург получил открытый доступ к органу. Далее удаляется желчный пузырь и зашиваются послойно мышцы и кожная оболочка.
Есть ли минусы в открытом способе проведения операции?
Да, есть, и достаточно много. Во-первых, после проведения холецистэктомии пациенту подлежит долгая реабилитация, которая может длиться до двух месяцев. Во-вторых, этот способ чреват возможным воспалением и инфицированием, то есть осложнения бывают. После операции потребуется и медикаментозное лечение. Кроме того, нередко случаются и осложнения в виде спаечных процессов. Постхолецистэктомичекий синдром случается в 15%. И, конечно же, на теле останется хоть и небольшой, но шрам.
Тем не менее, иногда без этого вида операции не обойтись. Она назначается больным с ярко выраженным воспалением желчного пузыря, когда другой способ провести просто нет возможности, иначе это может привести к заражению брюшной полости в случае разрыва органа. Также открытая холецистэктомия применяется в случае большого количества камней в пузыре или их большого размера;
Этот вариант представляет собой щадящий способ удаления желчного пузыря. Заключается он в образовании нескольких маленьких разрезов до одного сантиметра, через которые вводятся инструменты и лапароскоп (микроскопическая камера на трубке). Через лапароскоп на монитор выводится увеличенное изображение места проведения операции внутри тела, и хирургу не надо разрезать живот для обзора.
Какие здесь минусы? Прежде всего, как говорилось в описании открытого способа, при помощи лапароскопической холецистэктомии невозможно удалить сильно воспаленный орган с большим количеством камней. Кроме того, этот метод по сравнению с первым, является более дорогостоящим. Есть ли осложнения? Практически нет, по сравнению с открытым способом.
Плюсы. Реабилитация? После лапароскопии ее нет, если не брать во внимания некоторые рекомендации. Буквально через несколько часов после операции больной может быть выписан домой. И еще один немаловажный плюс, который чаще всего волнует женщин, это практически полное отсутствие шрамов на теле после данного метода.
Холецистэктомия: подготовка к операции
Особой подготовки данная операция не требует.
Больному нужно будет сдать необходимые анализы и пройти обследование:
- томография брюшной области;

- ультразвуковое обследование;
- сдача крови и мочи;
- обследование сердечно-дыхательной системы;
- консультация с анестезиологом.
Помимо этого, человеку перед операцией следует по назначению врача сделать такие вещи:
- не есть и не пить накануне процедуры;
- перестать пить препараты, приводящие к свертываемости крови, если такие принимаются;
- утром перед процедурой сделать очистительную клизму;
- сделать гигиеническую обработку места операции с мылом.
Как видно, подготовка несложна, она не требует серьезных процедур.
Холецистэктомия: реабилитация и рекомендации
После операции первое время больному запрещено поднимать тяжелые предметы, заниматься физическим трудом. Это особенно касается людей, перенесших открытую холецистэктомию. Также необходимо будет посещать лечащего врача по установленному графику и сдавать нужные анализы.
Однако не это больше всего волнует людей после операции. Их чаще всего беспокоит вопрос: как будет протекать жизнь после удаления желчного пузыря? Неужели теперь навсегда придется отказаться от вкусной еды?
Действительно, диету держать придется, но строгую – только первые несколько месяцев, после этого будет проще. Но это и понятно, ведь без удаленного органа вся работа по перевариванию пищи ляжет на желудок и кишечник.
Первое время после процедуры запрещено будет есть жареные блюда, блюда с большим содержанием соли, нельзя ничего есть перченного кислого и копченого. Табу само собой накладывается на жирные продукты и алкогольные напитки. Также под запретом окажутся тяжелые крупы, например, пшеничная каша и перловка, а также майонез, жирные молочные и кисломолочные продукты.
Идеальный вариант – это суп, приготовленный на курином бульоне с добавлением овощей без предварительной обжарки, а после – картофельное пюре, телятина, крольчатина или нежирная рыба в виде котлет. Пароварка теперь станет самым лучшим другом и помощником на кухне.
Однако отчаиваться не стоит. Через два-три месяца после холецистэктомии дозволяется употреблять в пищу даже шашлыки, а с ними и вино с коньяком. Только такие продукты должны подаваться на стол в меру, по праздникам. Каждодневное пиршество с жирными и жареными блюдами под запретом.
Не стоит отчаиваться. Диета при помощи пароварки не так уж и пресна, пройдет немного времени и произойдет привыкание, тогда жирные и перченые блюда будут, напротив, вызывать только отвращение, да и кто хочет осложнений?
Холецистэктомия – это операция по удалению желчного пузыря, которая проводится двумя различными способами. Жизнь после данной процедуры не потеряет вкусовых красок в еде, однако ограничить себя во вредной пище все же придется.
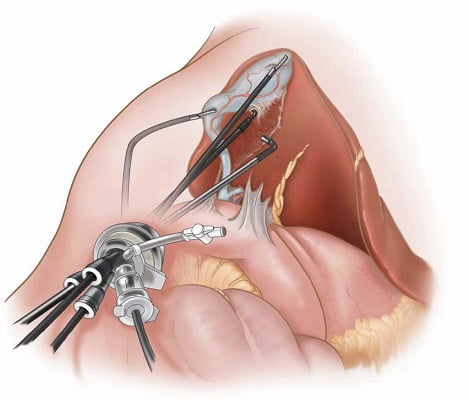
Она отличается от обычного хирургического вмешательства тем, что хирург не делает длинного рассечения брюшной стенки. Это позволяет сократить кровопотерю, ускорить заживление операционной раны, минимизировать осложнения и послеоперационные рубцы.
Хирург проникает в брюшную полость через отверстие малого размера, в которое он вводит лапароскоп. Благодаря тому, что брюшная стенка почти не травмируется, послеоперационный период существенно сокращается. Так, если нет осложнений, на четвертый день после операции пациента выписывают домой, а через 30 дней он может приступить к физическим упражнениям и работе с полной нагрузкой.
Приступы хронического холецистита наблюдаются у больных довольно часто. Пациент привыкает к ним и каждый раз надеется, что обострение вскоре пройдет, как это было ранее. Однако с каждым приступом повышается вероятность развития осложнений, таких как:
- гнойный подпеченочный абсцесс,
- патологический ход (фистула) между желчным пузырем и двенадцатиперстной кишкой или брюшной полостью,
- закупорка пузырного или общего желчного протока с развитием механической желтухи,
- воспаление желчных путей (холангит),
- распространение воспалительного процесса на окружающие пузырь ткани.
Могут развиться и более серьезные осложнения: прекращение продвижения пищевых масс через двенадцатиперстную кишку вследствие обтюрации или затруднения перистальтических движений (дуоденостаз), воспаление поджелудочной железы из-за раздражения желчью (желчный панкреатит), печеночно-почечная недостаточность.
Показания к операции
Лапароскопическую холецистэктомию необходимо проводить в срочном порядке при следующих заболеваниях и состояниях:
- гангренозный холецистит;
- перитонит;
- перфорация стенки желчного пузыря.
В таких случаях необходимо срочное оперативное вмешательство, т. к. они могут быть опасны даже для жизни пациента. Состояние желчного пузыря и окружающих органов при таких осложнениях точно неизвестно, поэтому хирург будет делать разрез брюшной стенки (лапаротомию).
Во время операции таким способом можно детально рассмотреть внутренние органы и легко произвести необходимые манипуляции (промывание полостей растворами антисептиков, дренаж).
Если состояние пациента удовлетворительное, операцию проводят в плановом порядке. В таком случае нет необходимости делать разрез, удалить пузырь можно с помощью лапароскопа. Обычно операцию делают таким способом при калькулезном холецистите, бессимптомном камненосительстве, желчнокаменной болезни в стадии ремиссии.
Таким образом, если пациент хочет облегчить себе оперативное вмешательство и минимизировать неприятные ощущения, ему следует проводить операцию в период ремиссии.

Лапароскопическая холецистэктомия: ход операции
Операцию выполняют 3 специалиста — хирург, его ассистент и анестезиолог. Хирургу и ассистенту помогает операционная медсестра.
Оперативное вмешательство производится на хорошо освещенном операционном столе, наклоненном под углом 25 градусов. При этом возможны 2 варианта размещения пациента и врача:
- Пациент лежит на спине со сдвинутыми ногами. Врач и камера находятся слева от больного.
- Пациент лежит на спине с расставленными ногами. Хирург и камера располагаются со стороны раздвинутых ног.
Троакар (инструмент для внедрения) вводят в брюшную полость в следующих местах:
- Умбиликальная точка. Находится в районе пупка. Разрез делают выше или ниже ее.
- Эпигастральная точка. Находится ниже грудины на 2–3 см.
- Подмышечная точка. Расположена под мышкой на 3–5 см ниже реберной дуги.
- Среднеключичная точка. Располагается на вертикальной линии, проведенной через середину правой ключицы, в точке, находящейся на 2–3 см ниже реберной дуги.
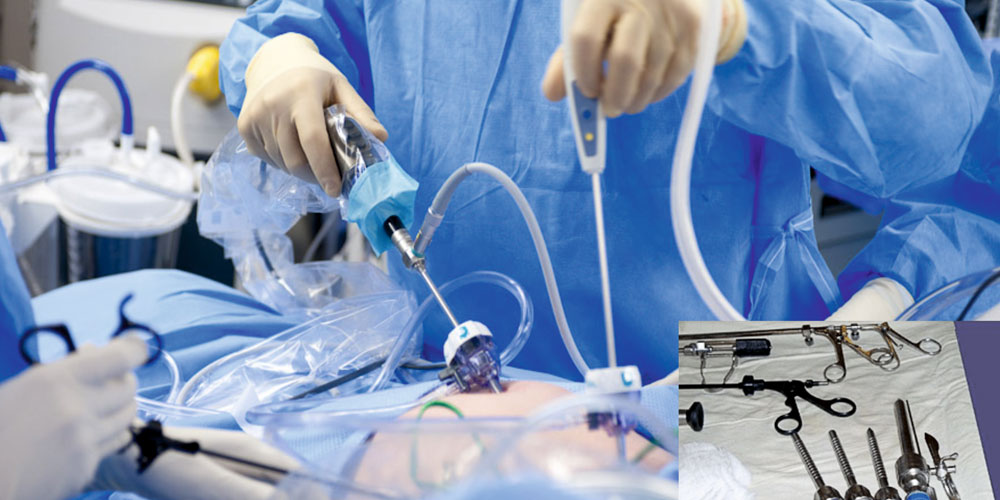
Отдельно стоит остановиться на последовательности проведения операции:
- В брюшной стенке троакаром проделывают 3 или 4 отверстия диаметром 5–10 мм.
- Через них вводят трубки, по которым нагнетают углекислый газ. Это необходимо, чтобы образовалось пространство для проведения манипуляций в брюшной полости.
- После нагнетания газа через одно из отверстий вводят лапароскоп и с его помощью пережимают артерии и протоки желчного пузыря. Затем пузырь удаляют.
Лапароскопическая холецистэктомия: послеоперационный период
После операции пациента переводят в палату интенсивной терапии, где он находится в течение 5–6 часов. В это время ему рекомендуется полный покой. По окончании этого периода больной может поворачиваться и вставать с кровати.
В первый послеоперационный день принимать пищу пациенту не разрешается, но он может пить воду. Минеральная вода не должна содержать газа. Вместо воды можно пить отвары лекарственных трав.
На следующий день больной может осторожно передвигаться по палате с помощью сопровождающего. Ему разрешается принимать пищу, но только жидкую или полужидкую.
В послеоперационном периоде пациент находится под наблюдением хирургов, т. к. в это время могут проявиться осложнения, требующие немедленного вмешательства. К ним относятся:
- Повреждение желчных протоков при операции.
- Термическое повреждение печени, нарушающее кровоснабжение данного органа. Это серьезное осложнение, которое может проявиться не сразу, а в течение нескольких недель или месяцев.
- Истечение желчи через поврежденные желчные пути. В ходе операции его непросто заметить, а позже трудно диагностировать. При этом осложнении требуется повторная операция.
- Проникновение инфекции в операционную рану.
- Возникновение грыж в местах проколов.
- Нарушение пищеварения. Это осложнение при лапароскопическом удалении желчного пузыря встречается довольно часто, но легко устраняется.
Боли в послеоперационном периоде локализуются, как правило, в правом подреберье, а также в местах введения троакара. Они могут распространяться на поясницу или ключицу. Боль возникает не только вследствие повреждения тканей при операции, ее вызывает также и растяжение брюшины при нагнетании газа.
Обычно с помощью медикаментов боли устраняют в первые 4–5 дней. В последующие дни обезболивание уже не требуется.
Реабилитационный период после холецистэктомии длится до 6-ти месяцев. При этом происходит не только заживление операционной раны и окружающих тканей, но и психологическое восстановление.
Как правило, в течение 30-ти дней физические возможности пациента восстанавливаются полностью, он может себя обслуживать и приступить к работе. Если в послеоперационном периоде возникают осложнения, период восстановления удлиняется.
После выписки из больницы выздоравливающий пациент должен помнить о некоторых ограничениях и придерживаться следующих правил:
- Воздержание от сексуальных контактов в течение месяца.
- Строгое соблюдение диеты.
- Исключение физических упражнений минимум на 6–7 недель.
- Ношение бандажа в течение 2-х месяцев.

Эти несложные правила поведения в течение реабилитационного периода практически исключают риск развития осложнений. Кроме указанных выше правил, есть еще одно ограничение. Мыться в ванной или под душем можно только через неделю после операции. В открытых водоемах также купаться запрещено. Чаще всего осложнения после холецистэктомии встречаются у пациентов, игнорирующих эти правила.
Питание после операции
Чтобы быстро нормализовать выделение желчи и переваривание пищи, пациент после холецистэктомии должен правильно питаться. Подходящий рацион и режим питания предотвращают развитие нежелательных послеоперационных последствий. Так, после операции рекомендуется:
- Четырех- или пятиразовое питание в течение дня. Такой режим позволяет уменьшить количество съедаемой за один прием пищи и снизить нагрузку на систему пищеварения.
- Сокращение потребления жирной пищи. Это снижает нагрузку на печень и устраняет ряд болезненных симптомов. Ограничение жирной пищи поможет предотвратить появление горечи во рту, тошноты и болей в подреберье.
- Исключить из рациона жареную пищу. Растительные и животные белковые продукты можно варить, запекать или готовить на пару. Вкус блюд, приготовленных таким образом, ничем не хуже жареных.

Есть ли альтернатива операции?
Холецистэктомия — не единственный способ избавления от камней в желчном пузыре. Растворить камни можно с помощью приема лекарств. Однако не все виды камней поддаются растворению.
Хорошо растворяются только холестериновые камни. Для этого больные принимают препараты желчных кислот. Камни, содержащие соли кальция, не поддаются растворению современными препаратами, поэтому в случае их обнаружения операцию придется делать в любом случае.
Растворение холестериновых камней возможно, если их диаметр не превышает 15 мм. Также конкременты не должны находиться в протоке желчного пузыря и занимать более половины объема органа.
При наличии всех этих условий назначают препараты желчных кислот. Однако не всегда такое лечение успешно. Если в ходе лечения повышается температура, возникают боли, тошнота и рвота, нужно прекратить прием препарата и вызвать скорую помощь.
Препараты желчных кислот не гарантируют безболезненного излечения. При застое желчи в пузыре вследствие патологических изменений возможен даже его разрыв. Рубцы, изменение формы и положения пузыря часто делают бессмысленным консервативное лечение. В таких случаях операции не избежать.
Ни одна операция не была так хорошо изучена в плане лапароскопии как холецистэктомия. Стоит отметить тот факт, что именно данная процедура позволила зарекомендовать малоинвазивную лапароскопию с положительной стороны. Лапароскопическая холецистэктомия быстро стала предпочтительной операцией для простого удаления желчного пузыря.

Лапароскопическая холецистэктомия уменьшает послеоперационную боль, уменьшает потребность в послеоперационном обезболивании, сокращает время пребывания в стационаре от 1 недели до 2х дней, а в некоторых странах (США, Канада, Германия, Польша и тд.) до 24 часов, и возвращает пациента к полноценной активности в течение 1 недели (после открытой холецистэктомии не менее 1го месяца). Открытая холецистэктомия выполняется через разрез 10-15см, а лапароскопическая через проколы 5-10мм, говорить о косметическом результате я думаю, не стоит. (на фото вид операционного поля после выполненной операции).

Показание к оперативному лечению
Разделим показания на два больших раздела:
1. Когда нужно оперировать, если камни в желчном пузыре не беспокоят?
- если конкремент 3см. и более,
- деформированный, склерозированный желчный пузырь в следствии наличия хронического воспалительного процесса вызванного камнем,
- нефункционирующий желчный пузырь,
- кальцификация желчного пузыря,
- образование слизистой (паренхиматозный полип) желчного пузыря более 10 мм,
- повреждение стенки пузыря конкрементом,
- пациентам, страдающим ожирением с наличием в анамнезе хронического холецистита (без камней) которым планируется выполнение
- бариотрической операции показано удаление пузыря во время данной манипуляции.

2. Если камни желчного пузыря доставляют дискомфорт
Наиболее распространённым показанием к лапароскопической холецистэктомии является желчная колика вызванная камнями, подтвержденная на УЗИ (обострение холецистита, приступ желчной колики) Если диагноз острого холецистита поставлен в течении 72 часов, то он должен быть прооперирован лапароскопически. После данного промежутка времени воспалительные изменения распространяются на близлежащие ткани и шанс того, что лапароскопическая операция перейдёт в открытую возрастает до 25%, а для хирургии это очень высокий процент.
Что стоит отнести к тяжелым случаям?
Холедохолитиаз — наличие камней в основном желчном протоке (холедох). Самостоятельное образование камней в основном желчном протоке (холедохе) или внутрипеченочных желчных протоках встречаются крайне редко, а камни попадают в него из желчного пузыря. Разумно будет предположить, что вовремя оперированный желчный пузырь поможет Вам избежать данной патологии. Если в желчном пузыре много мелких камней, то есть вероятность, что во время операции они могут попасть в основной желчный проток и привести к желтухе, поэтому после операции мы рекомендуем выполнить УЗИ контроль.
Есть несколько вариантов:
- Предоперационное ЭРХПГ с сфинктеротомией,
- Послеоперационный ЭРХПГ с сфинктеротомией (под операцией подразумевается лапароскопическая холецистэктомия).
Синдром, описанный аргентинским хирургом Мириззи
Это случаи сдавление основного желчного протока конкрементом, находящимся в желчном пузыре, что приводит к формированию хода между пузырём и холедохом. При наличии данной ситуации выполняется конверсия из лапароскопии в открытую операцию. Диагностировать эту патологию на до госпитальном этапе получается крайне редко. Данный синдром встречается не часто, но требует выполнения сложной реконструктивной операции на желчновыводящих протоках.
Гангрена желчного пузыря — это крайняя степень запущенного воспаления с некротизированием стенок пузыря, выполнить лапароскопию в данном случаи сложно.
Рак желчного пузыря требует индивидуального подхода, и объём операции зависит от размера образования, вовлечение в процесс окружающих тканей, гистологического заключения.
После операции все удаленные желчные пузыри направляются на гистологическое исследование. Рак пузыря может стать случайной находкой. Частота заболевания широко варьирует и попадает в диапазон от 0,3% до 5,0%. После подтверждения диагноза пациенту необходима консультация врача онколога для определения дальнейшей тактики лечения.
Холецистэктомия у беременных
Желчная колика или неосложненный холецистит у беременной пациентки ведется предпочтительно консервативными методами (антибиотикотерапия, противовоспалительная, противорвотная, спазмолитическая терапия). При отсутствии положительной динамики или при частых обострениях холецистита пациентки показано оперативное лечение. Операция выбора в данной ситуации лапароскопическая холецистэктомия. Второй триместр считается самым безопасным для данного оперативного вмешательства.
Противопоказания
Абсолютные противопоказания к лапароскопической холецистэктомии:
- Непереносимость общей анестезии,
- Неконтролируемые коагулопатии (патология свертывающей системы кровообращения),
- Больным с тяжелой обструктивной болезнью легких или застойной сердечной недостаточности (например, сердечная фракция выброса менее 20%),
- Рак желчного пузыря следует рассматривать как противопоказание для лапароскопической холецистэктомии. Если рак желчного пузыря диагностируется во время операции, то должна быть выполнена конверсия в открытую операцию.
До недавнешнего времени противопоказаний к лапароскопии было гораздо больше, но многочисленные мастер классы и исследования позволили ограничиться лишь вышеперечисленными.
Подготовка к операции
До недавнешнего времени противопоказаний к лапароскопии было гораздо больше, но многочисленные мастер классы и исследования позволили ограничиться лишь вышеперечисленными.
- УЗИ ОБП для подтверждения диагноза.
- ЭКГ для исключения нарушений ритма, ишемий миокарда.
- ЭГДС для исключения патологии со стороны верхних отделов пищеварительного тракта.
- Осмотр пациента терапевтом, сбор подробного анамнеза у пациента (какие принимает препараты, наличие аллергии, чем болел, какие были оперативные вмешательства на органах брюшной полости и тд.)
- Обще клинические анализы ОАК, ОАМ, БАК, коагулограмма.
- Осмотр врача анестезиолога.
- Для снижения риска тромбооброзования пациент должен приобрести средства для эластической компрессии голеней во время операции и в раннем послеоперационном периоде (компрессионный трикотаж 2кл компрессии, эластические бинты).
- Приём пищи запрещен за 6 часов до операции, воды за 2 часа до операции.
- Вечером на кануне операции с целью тромбопрофилактики вводят препараты низкомолекулярных гепаринов.
- За 1 час до операции вводит антибиотик широкого спектра действия, седативные препараты.
Ход операции
Отметим основные этапы:
- Установка троакаров (разрезы 10-5мм) количество может быть от 1го до 4х. Все зависит от клиники, в которой выполняется операция, ее техническое оснащение и уровень квалификации оперирующего хирурга.
- Далее идет создание карбоксиперитонеума (нагнетание СО2 для создания объёма необходимого для работы в брюшной полости).
- Осмотр брюшной полости.
- Визуализация и мобилизация желчного пузыря.
- После обработки шейки желчного пузыря идёт дифференцировка пузырного протока и его артерии с последующим клипированием.
- Далее пузырь выделяется из ложа от шейки.
- После выполняется осмотр места операции, дополнительная коагуляция подозрительных участков.
- Пузырь удаляется из брюшной полости через разрез над пупком.
- Убирают газ из брюшной полости, удаляют троакары, зашивают послеоперационные раны.
Лапароскопическая холецистэктомия остается одной из самых безопасных операций, со смертностью 0.22-0.4%. Процент послеоперационных осложнений 5%.
К послеоперационным осложнениям относятся:
- Нагноение послеоперационных ран.
- Послеоперационная грыжа (чаще всего над пупком).
- Тромбозы, тромбофлебиты.
- Ятрогенные повреждения.
- Панкреатиты, гепатиты (смешанного генеза)
- Лигатурные свищи.
В публикациях зарубежных коллег (США, Нидерланды, Германия и тд.) можно встретить более высокий процент осложнений, это объясняется тем, что они включают в этот список любые отклонения от нормы. В отечественной медицине это будет расценено как вариант нормы.

Послеоперационный период
- После операции пациент первые часы находится в условиях реанимационного отделения с постоянным аппаратным мониторингом сердечной деятельности и спонтанного дыхания, данное мероприятие характерно для всех лапароскопических операций.
- Через 2-3 часа прооперированный пациент переводится в хирургический стационар в общую палату.
- Через 6 часов пациенту разрешается вставать (под контролем медицинского персонала).
- При удовлетворительном состоянии, при отсутствии тошноты и рвоты пациенту разрешено пить воду маленькими глотками не более 200мл до конца дня.
- Компрессионный трикотаж рекомендовано снимать на следующие сутки, после активизации пациента.
Как жить без желчного пузыря?
Международная статистика утверждает, что 95% пациентов после холецистэктомии чувствуют себя, так же как и до операции, за одним исключением – приступов болей в правом подреберьи больше нет.
Больше информации по послеоперационному периоду Вы сможете посмотреть тут.

