Холециститом и панкреатитом называются заболевания, которые вызваны воспалением желчного пузыря и поджелудочной железы соответственно. Зачастую они диагностируются вместе, по отдельности проявляются редко. Холецистит и панкреатит обладают схожими симптомами и поэтому их лечение рекомендуется проводить одновременно. К тому же они вызваны одними причинами, дают одинаковые осложнения.

У здорового человека от этих внутренних органов прибывают в пищеварительный тракт ферменты, помогающие переваривать еду. Желчный пузырь наполняется жидкостью высокой концентрации (желчью), которая вырабатывается печенью, а поджелудочная железа сама участвует в образовании панкреатического сока. У больного данные функции нарушены.
Причины заболеваний
Развитие холецистита зачастую влечет за собой повреждение поджелудочной железы. Если у человека имеются сразу холецистит и панкреатит, то такое заболевание диагностируется, как холецистопанкреатит, для которого характерно появление сильной боли, особенно чувствительной при пальпации.
Факторы, вызывающие панкреатит с холециститом 3-х видов:
- Малая подвижность, избыток веса, нерациональное питание.
- Отравления едой, алкоголем.
- Последствия приема некоторых лекарств (антибиотики, сульфаниламиды и др.).
В возникновении панкреатита и воспалении желчного пузыря «виноваты»:
- неправильное питание с преобладанием жирной, мучной, острой, жареной, солёной еды, консервации или еды с недостаточной калорийностью;
- злоупотребление алкоголем, курение;
- генетическая предрасположенность;
- частое инфицирование носа, глотки, гортани;
- гиподинамия, лишний вес;
- частые отравления;
- проблемы с обменным процессом в организме, его зашлакованность;
- болезни желудка, операции на нём и желчном пузыре;
- развивающийся сахарный диабет;
- интоксикация организма.

Это перечень общих симптомов, проявляющихся при наличии холецистита с панкреатитом. Большое опасение вызывает сочетание нескольких из перечисленных факторов возможностью развития осложнений, вплоть до онкологии. У детей болезнь развивается при врождённой ферментопатии, пороках развития органов пищеварения.
Симптомы при холецистите и панкреатите очень похожи, поэтому сложно определяется, в каком органе раньше возникло воспаление. Основным симптомом для обоих заболевания считается сильная боль, сконцентрированная справа. Болевые ощущения охватывают область грудной клетки, подреберье, отдаваясь в зону правой лопатки.
Другие признаки проявления холецистита и панкреатита:
- рвота, постоянное ощущение тошноты;
- отсутствие аппетита;
- изжога, отрыжка;
- усиление боли в положении лежа.

Причины возникновения и симптомы заболеваний часто одинаковы. Механизм развития обоих запускает избыточное потребление жирной, жареной еды, но есть нюансы. Причиной воспалённого пузыря часто становится заражение его паразитами, вредными микроорганизмами, а ярким признаком панкреатита считается боль в районе солнечного сплетения.
На холецистит указывают такие проявления:
- тошнота, рвота, имеющая примеси желчи;
- диарея;
- чувство горечи во рту;
- иногда желтушность кожи, склер;
- повышенная температура, учащённый пульс.
Воспалительные процессы при обеих болезнях проходят остро или имеет хронический характер.
Лечение лекарственными средствами
Функционирование поджелудочной железы проходит в тесной взаимосвязи с желчным пузырём. При нарушении функций одного из органов нормальная работа другого невозможна. Поэтому лечение холецистита разного вида и панкреатита любой стадии, проводятся одновременно, причем лечатся эти болезни обычно лекарствами и очень долго.

Медикаментозное лечение панкреатита, а также холецистита является основным средством избавления от них. Оно заключается в приеме лекарственных средств разного спектра действия, которые определяются врачом. Обычно они назначают такие препараты, которые будут одинаково полезны для восстановления обоих органов.
Сегодня любой медицинский метод исследования показывает, что причиной холецистита является инфекция. Поэтому при его лечении применяются третье поколение цефалоспоринов («Цефтибутен», «Цефотаксим», «Цефтибутен»).
Антибиотики

Антибактериальная терапия показана, если присутствует застой желчи, воспалены стенки желчного пузыря, поджелудочной. Препарат назначается в виде таблеток или внутримышечных инъекций. Эффективны пенициллины как противодействие микробам. Для избавления от стафилококков, грамотрицательных микробов, на которых они не действуют, используют инъекции «Гентамицина». Часто больным назначаются «Амоксициллин», «Кларитромицин», «Ампиокс».
Антибиотик «Бактрим» эффективно подавляет инфекции. Суспензия принимается дважды в день до еды мерными ложками (по 1, если фаза болезни хроническая, по 6 — при обострении). Курс лечения не менее 5 дней. Другой антибиотик «Бисептол» считается безопасным, но мощным средством. Назначается на 4 дня с ежедневным приёмом по 480 мг 2 раза или однократно по 960 мг (хроническое течение), 3 раза при обострении.
Желчегонные средства
Можно на любой стадии болезни лечить хронический холецистит с панкреатитом желчегонными препаратами. Так как желчь из пузыря проникает в поджелудочную железу, провоцируя её воспаление, то нужно не допускать заброса. Проблема решается использованием средств, вызывающих выработку желчи, не дающих ей застаиваться.

Желчегонные препараты при панкреатите и холецистите предлагаются фармацевтами нескольких видов, отличающихся по воздействию на работу печени. Популярный препарат «Эглонил» назначается 3 р/день по 50 мг. Курс приёма — 4-6 недель. Допускается минимальный приём при беременности.
Лекарство в виде раствора «Холосас» помогает справиться с холециститом. Классическая дозировка — 2,5 мл (детям), 5 мл (взрослым) 2-3 раз/день за 30 минут перед приёмом пищи. Беременным — только по инициативе гастроэнтеролога.
Спазмолитики
Самыми известными препаратами, снижающими болевые ощущения, являются: «Но-шпа», «Трамал», «Кетанов», «Спазмагол». Часто используются таблетки «Мотилиум», назначаемые взрослым, детям с 5 лет (если они весят от 20 кг). Приём 2-3 раза/день по 10 мг за полчаса до еды, продолжительность определяется врачом. Доза корректируется при болезнях почек, печени у больного.
Холекинетики
Это средства, помогающие выделять застойную желчь из пузыря. Например, магний сульфад.
Хорошо снижается нагрузка на оба органа с помощью приема лекарств: «Мезим», «Пантпрозол», «Дигестал», «Фестал», «Креон». Ингибитор «Омепразол», отвечающий за выработку секреций поджелудочной железы, назначается в дозах по 20 мг (или 40 мг при сильном обострении) 1 раз/день с курсом приема 1 месяц — 6 недель. Принимать утром до или во время еды.

Активно применяются при холецистите и панкреатите таблетки «Панкреатин». Безопасность средства позволяет принимать его даже детям до года. Приём до нескольких месяцев. Стандартная ежедневная доза для взрослых составляет 400 тыс. ед., детям 1,5 года -16 лет в 4 раза меньше. Препарат хорошо нормализует выработку ферментов, облегчает процесс пищеварения и поэтому часто назначается медиками.
Дополнительные методы лечения
Если лечение с помощью медикаментозных средств проходит нормально, то для усиления эффекта выздоровления задействуют дополнительные способы восстановления организма.
Физиотерапия
При ремиссии можно применять различные физиопроцедуры. Эффективно действие электрофореза (при панкреатите аппарат ставится на живот, холецистите — на печень). Желчь начинает лучше вырабатываться после 10 сеансов, налаживается кровообращение органов, снимается болевой синдром. Если камни в желчном пузыре ещё не обнаруживаются, то риски их образования снижается физиопроцедурами.
Минеральная вода

Для ликвидации застоя желчи рекомендуется использование слепого тюбажа методом Демьянова. Утром натощак нужно выпить стакан минеральной воды без газа с добавлением соды. Затем лечь, положить грелку на правый бок.
Полезно пить минеральную воду по 150 мл за приём для облегчения пищеварения, снижения нагрузки на больные органы, так как она может блокировать соляную кислоту из желудка, вызывающую воспаление. Воду лучше выбирать лечебно-столовую марки «Боржоми», «Ессентуки».
Голодание
В острый период панкреатита медики советуют поголодать, выпивать много воды. Двигаться мало для уменьшения кровотока (больные органы скорее придут в норму). При холецистите полное голодание недопустимо, есть постную еду. Полезны разгрузочные дни с водой и фруктами.
Вода и правильное питание
Важно не забывать о пользе чистой воды, особенно необходимой органам пищеварения при хроническом течении болезней. Пить нужно много (2-2,5 литра) каждый день.

Она будет повышать отток желчи, улучшать работу больных органов. Заменять другими напитками нельзя. Только вода способствует удалению камней из организма, не давая им формировать большие твердые образования.
Питание при заболеваниях поджелудочной железы и проблемах с желчным пузырем при хроническом течении рациональное, направленное на облегчение состояния больного.
Важно употреблять совместимые продукты. Не стоит сочетать мясо с картофелем, животные жиры с растительными. Рекомендуется есть с любыми продуктами овощи, желательно произрастающие в вашей местности. При панкреатите вводить в рацион больше белка. Его много в рыбе, яйцах, мясе, обезжиренном твороге. Нельзя употреблять легко усваиваемые углеводы, повышающие густоту желчи.
Правила питания больного:
- Дробный приём еды (до 6 раз), порции маленькие.
- Еда тёплая, мясо с рыбой готовятся на пару.
- Ограничено потребление соли, копченостей, жирного, жареного, острого.
- Запрещены консервы, блюда с фасолью, соей, рисом, пшеницей, шоколад, алкоголь и продукты, где много клетчатки.
- Животные жиры заменены на растительные.
Витаминотерапия
Из-за нарушения метаболического процесса, ухудшения переваривания еды показан приём витаминов и микроэлементов. Полезны витамины В1, В2, В3, В6, В12, А, С. Важны больным ретинол, кальций. Всё можно брать в аптечных препаратах или продуктах.
Народные средства
Лечение панкреатита и холецистита подразумевает пользование разными народными средствами. Самое известное из них — фитотерапия. Такое лечение при панкреатите и холецистите предполагает использование лечебных растений в виде отваров, настоек. Чаще берутся растительные сборы с разными компонентами.

Фитотерапия применяется курсами по 1-1,5 месяца с перерывом на 2 недели. Для беременных она противопоказана. Используются сборы против воспалений, например, с ромашкой, одуванчиком, календулой, клевером. Желчегонными считаются мята, череда, корни ревеня и аира, бузина чёрная (цветы, плоды) и т.д.
Чем лучше лечить панкреатит вместе с холециститом, каждый выбирает сам. Многим помогает настойка стружки прополиса на водке, приготовленная в равной пропорции. Её пьют за полчаса до еды 2 раза/день (1 ч. л. на половину стакана воды). Прополис эффективен и с молоком (3-5 г измельчить, добавить в стакан тёплого молока). Пить перед сном.
Возможные осложнения
Обострение болезней происходит, если отсутствует правильное лечение, не соблюдается диета. Воспаление пищеварительной системы часто сопровождается сильными болями, мешает приему еды. При обострении больной находится в ситуации, когда качество его жизни сильно падает. Для облегчения состояния ему необходимо проводить больше времени на воздухе, двигаться, питаться с учётом своих проблем.
Возможные осложнения от болезней связаны с недостатком ферментов, поступающих в пищеварительную систему из железы и желчного резервуара. Оно может проявиться простым воспалением в них или нарушением в соседних органах (желудок, печень), привести к сахарному диабету. Острое течение заболевания возможно при отравлении организма алкоголем, осложнениях желчнокаменной болезни и требует срочной терапии.
Не допускайте ухудшения состояния. Ведь запущенная болезнь приводит к обширному некрозу поджелудочной железы и даже смерти. Окончательно вылечить хронический панкреатит и холецистит возможно лишь на ранней стадии. В остальных случаях поддерживать больные органы в состоянии ремиссии, не допуская осложнений.
Что делать при приступе желчнокаменной болезни
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Желчнокаменная болезнь считается «болезнью цивилизации». Сидячий и малоподвижный образ жизни, некачественные продукты и нерегулярное питание провоцируют ее развитие уже в молодом возрасте. Согласно статистике ВООЗ, более чем у 10% людей до 45 лет уже есть это заболевание. Приступ желчнокаменной болезни протекает с очень сильной болью, и относится к острым состояниям. В этой статье будут рассмотрены симптомы приступа и первая помощь при его возникновении.
Причины развития приступа

Желчнокаменная болезнь может быть у человека годами, боль и неприятные ощущения присутствуют не на протяжении всего этого времени, а появляются только во время развития приступов.
К причинам возникновения приступа относятся:
- развитие воспалительных заболеваний гепатобилиарной системы, таких как холангит, холецистит и гепатит;
- глистная инвазия;
- острое воспаление поджелудочной железы;
- обильный прием очень жирной пищи и алкоголя;
- сильный стресс, нервное перенапряжение;
- острые респираторные вирусные заболевания;
- аденовирус, инфекционный мононуклеоз.
Так же бывают случаи, когда выявить пусковой фактор появления обострения не получается.
Клиническая картина приступа

Симптомы появляются из-за перемещения камней в желчном пузыре, или протоках. Приступ начинается внезапно, резко и быстро. Обычно, он появляется на фоне благополучия со стороны желчного пузыря, за исключения случаев, когда его появление провоцируется холециститом или холангитом.
- Острая и резкая боль. Часто, она появляется ночью, когда человек спит. Она локализируется в правом подреберье, иногда – в эпигастральной области. Очень часто боль отдает в зубы, шею, правую руку, правую лопатку, и даже глаза. А иногда, ее симптомы похожи на острый инфаркт миокарда, потому что она иррадиирует в область сердца и левый плечевой пояс.
- Старание больным задержать дыхание. Это происходит рефлекторно, на пике острой боли.
- Постоянная смена положения тела. Пациент старается найти позу, при которой боль станет менее выраженной.
- Больной находится в состоянии возбуждения, он постоянно хочет куда то бежать, кричит, ноет.
- Повышение температуры тела.
При очень сильной боли, возможно развитие болевого шока. Его симптомы включать резкое падение кровяного давления и тахикардию.
Приступ может длиться от нескольких минут до пары дней. Боль проходит, когда камешек выходит из протока в двенадцатиперстную кишку.
Основные критерии диагностики

При осмотре пациента во время приступа желчнокаменной болезни, врачом будут выявлены такие симптомы:
- Вздутие всего живота.
- Напряжение передней брюшины в правом подреберье. Брюшная стенка может быть напряженной и резистентной на поверхности всего живота при остром холецистите, при котором уже начал развиваться перитонит.
- Положительные симптомы Ортнера и Керра.
- Болезненность кожных покровов в месте проекции желчного пузыря.
Кроме осмотра, для постановки диагноза требуются лабораторные и инструментальные исследования. Более подробно они представлены в таблице:
| Название метода | Цель проведения | Результаты, подтверждающие приступ желчнокаменной болезни |
| Общий анализ крови | Для выявления воспалительного процесса, и определение типа возбудителя. Благодаря анализу можно заподозрить бактериальную, вирусную или глистную причину воспаления желчного пузыря. |
|
| Биохимия крови на билирубин, трансаминазы | Это маркеры наличия воспаления в желчном пузыре, и показывают наличие застоя желчи, и проблем работы печени. | Повышенный уровень билирубина и трансаминаз будет наблюдаться при приступе и при холецистите, гепатите. |
| Ультразвуковое исследование (УЗИ) | Нужно для определения размеров желчного пузыря, его протоков. Можно увидеть и сами камни. | Камешки в желчном пузыре, протоках, утолщение стенок пузыря, зона воспаления вокруг него. |
| Эндоскопическая ретроградная холангиопанкреатография | Назначается, если нужна детальная локализация размещения экскремента, и нужно определить уровень обструкции. | Благодаря введению контраста, врач увидит уровень обструкции. |
Первые действия при развитии приступа

Знание о том, как снять приступ желчнокаменной болезни, очень важно! Снять острую боль нужно как можно быстрее, чтобы не допустить развитие болевого шока.
Первая помощь состоит из таких действий:
- Голод. Первые сутки нужно отказаться от любой еды. Пища будет стимулировать выработку печенью новой желчи, которая, не имея возможности выйти в двенадцатиперстную кишку, будет растягивать желчный пузырь и протоки, усугубляя состояние пациента.
- Прием медикаментозных препаратов, снимающих спазм, таких как Нош-па, дротаверин, платифилин, папаверин.
В народе бытует мнение, что для первой помощи можно использовать грелку. Она действительно может помочь снять спазм, но при наличии воспалительного процесса, усугубит его, и приведет к разлитому перитониту.
Если боль не проходит на протяжении нескольких часов после приема спазмолитиков, нужно срочно вызывать скорую помощь и ехать в стационар, возможно, вам необходимо хирургическое лечение.
Лечение приступа в стационаре

Как правило, в случае неэффективности спазмолитических препаратов, есть необходимость удаления камня из просвета протока, или же холицистэктомия, при наличии острого хилецистита.
Основные методы лечения:
- Экстракорпоральная ударно-волновая литотрипсия – это метод не инвазивного удаления камня с помощью ударных волн, исходящих от специального датчика, размещенного на коже живота. Этот метод можно применять при отсутствии воспалительных процессов в желчном пузыре и его протоках, и когда размер камешка не превышает 4 см.
- Контактное разрушение камня проводится с помощью иглы, которая вводится под контролем УЗИ возле камня, и через нее поступают препараты, растворяющие камень.
- Удаление желчного пузыря лапароскопически, или при открытой операции. При несоблюдении пациентом правильного питания после такой операции, возможно образование камней в самой печени, из-за особенностей состава желчи.
После оперативного лечения требуется антибактериальная терапия, прием спазмолитиков, ферментов, и медикаментов, которые разжижают желчь.
Желчнокаменная болезнь есть у многих людей в наше время. Во время ее приступов нужна неотложная помощь, а иногда требуется оперативное лечение. При наличии любых дискомфортных ощущений лучше сразу обращаться к врачу для выявления заболевания на ранних этапах.
Опоясывающая боль в области спины и желудка
Опоясывающая боль в области желудка и спины может быть симптомом различных состояний: от незначительных до опасных для жизни.
Длительная боль в желудке может даже вызвать инвалидность и быть признаком более серьезного состояния, такого как рак или перфорация язвы.
Вариации симптомов, такие как местонахождение и факторы, вызывающие боль, может помочь определить причины, лежащие в ее основе.
Опоясывающая боль в области желудка имеет большое количество причин. Ниже будут приведены наиболее распространенные из них.

Причины
Язвенная болезнь – это эрозия в стенке желудка или тонкой кишки. Приблизительно 50 процентов язв в области желудка вызываются инфекцией H. Pylori.
Использование нестероидных противовоспалительных обезболивающих и употребление пряных или кислых продуктов также может усугубить данное состояние.
Опоясывающая боль, связанная с язвенной болезнью, обычно является жгучей и локализуется в верхней части живота. Ее можно облегчить с помощью приема препаратов из группы антацидов.
Лечение обычно включает применение ингибитора протонного насоса, такого как Прилосек, наряду с антибиотиками, такими как Амоксициллин и Тетрациклин, для терапии бактериальной инфекции.
Стойкое воспаление поджелудочной железы с сопутствующим разрушением тканей этого органа определяется как хронический панкреатит.
Хроническая, сильная, опоясывающая боль в животе является признаком симптома этого состояния. Злоупотребление алкоголем составляет примерно 70 процентов случаев хронического панкреатита.
Другие возможные причины включают:
- аутоиммунное заболевание;
- кистозный фиброз;
- хроническую почечную недостаточность;
- гиперпаратиреоз;
- первичный билиарный цирроз;
- опухоли в поджелудочной железе или около нее.
Лечение варьируется в зависимости от основной причины состояния.
Повторные приступы желчного пузыря среди людей с желчными камнями могут привести к неослабевающему воспалению желчного пузыря, состоянию, называемому хроническим холециститом. Воспаление вызывает рубцевание стенки желчного пузыря и усадку органа.
Эпизодическая опоясывающая боль в желчном пузыре, обычно в правой верхней области живота, типична для хронического холецистита.
Тошнота и повышенная чувствительность в районе живота могут возникать, но лихорадка часто отсутствует.
Хирургическое удаление желчного пузыря остается окончательным лечением хронического холецистита.
Аппендикс – длинная тонкая подвижная трубчатая структура, прикрепленная к первой части толстой кишки. Воспаление аппендикса, известное как аппендицит, возникает, когда данный орган блокируется отходами организма.
Аппендицит является наиболее распространенным заболеванием брюшной полости, требующим неотложной хирургии.
Классические симптомы возникают только у половины людей с аппендицитом и включают тошноту, рвоту, лихорадку и опоясывающую боль.
Хотя аппендицит встречается у мужчин чаще, чем у женщин, установление диагноза может быть затруднено, особенно у женщин, поскольку недуг может имитировать гинекологические расстройства.
Когда аппендикс забивается «мусором», давление внутри аппендикса увеличивается, вызывая генерализованную опоясывающую боль вокруг пупка.
Поскольку давление возрастает еще больше и воспаление прогрессирует, опоясывающая боль обычно перемещается в правую нижнюю часть живота, где находится аппендикс.
Для лечения гастрита и язвы наши читатели успешно используют Монастырский Чай. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Однако, кончик аппендикса иногда может опускаться в таз или в середину нижней части живота, что приводит к боли в этих менее типичных областях. При большем растяжении орган может лопнуть.
Опоясывающая боль в животе иногда уменьшается в течение короткого времени после ее разрыва.
Без лечения боль может в конечном итоге стать широко распространенной по всему животу, если произойдет генерализованный перитонит (воспаление стенки брюшной полости).
Рак желудка – это неконтролируемый рост клеток в желудке. Существует несколько типов рака желудка, включая желудочный, диффузный и кишечную аденокарциному.
Ранние симптомы рака в области желудка включают потерю аппетита, изжогу или расстройство желудка, в то время, как симптомы поздней стадии могут включать опоясывающую боль в животе, рвоту крови, вздутие живота и потерю веса.
Поскольку симптомы обычно не выявляются до тех пор, пока болезнь не прогрессирует, прогноз для рака желудка обычно плохой.
Симптоматика похожа на признаки других состояний желудка, что делает болезнь более трудной для распознавания. Лечение рака в области желудка обычно включает в себя сочетание хирургии, химиотерапии и облучения.
Если человек испытывает опоясывающую боль в желудке, которая длится дольше двух недель, ему стоит обратиться к врачу, чтобы избежать серьезных осложнений.
Лечащий доктор может направить больного на тесты, чтобы исключить более тяжелые заболевания, такие как рак, и назначить ему наилучшее лечение имеющегося недуга.
Терапия
Опоясывающая боль в желудке – одна из наиболее неприятных для любого пациента. Несвоевременное обращение за помощью может привести к ряду осложнений, хотя большая часть причин опоясывающей боли в животе может быть не слишком серьезной, за исключением некоторых особых случаев.
Важно иметь в виду, однако, что иногда опоясывающая боль в животе может быть признаком довольно серьезной болезни, которую необходимо сразу же идентифицировать.
Важно совершить визит в медицинское учреждение при обнаружении такого типа боли.
Опоясывающая боль в животе может быть вызвана запорами, расстройствами пищеварения после употребления вредной еды, менструальными спазмами, пищевыми аллергиями и более серьезными случаями, такими как грыжа, пищевое отравление, почечные камни, рак, холецистит и панкреатит, а также ряд инфекций мочевыводящих путей.
Обычно, когда человек испытывает опоясывающую боль в животе, он должен внимательно следить за имеющимися симптомами.
Если пациент чувствует тошноту, испытывает затруднения с дыханием, у него наблюдается рвота с примесью крови или окровавленный кал, а также повышенная чувствительной живота при прикосновении к нему, тогда он обязательно должен проконсультироваться с врачом.
Большинство этих симптомов обычно свидетельствуют о внутреннем воспалении или инфекции, которая требует срочного лечения.
Чашка горячего чая, который не содержит сахара, является одним из самых эффективных средств для лечения расстройства и легкой, не осложненной серьезными симптомами, опоясывающей боли в желудке.
Можно смешать мед и свежий лимонный сок, а потом добавить эту смесь в горячий чай.
Это питье обеспечит существенное облегчение опоясывающей боли в животе. Лимонный сок в сочетании с теплой водой служит естественным средством для облегчения опоясывающей боли в желудке.
Для повышения иммунитета и улучшения работы пищеварительной системы каждое утро рекомендуется пить сок лимона, смешанный с водой.
Иногда проблемы кислотности также могут вызывать опоясывающую боль в желудке, которую можно значительно уменьшить, выпив обычную газированную воду.
Семена граната также могут облегчить опоясывающие боли в животе. Чтобы улучшить вкус, можно посыпать на них соль и черный перец.
Смесь лимонного сока и пищевой соды в сочетании с водой также является эффективным средством для уменьшения интенсивности опоясывающей боли в желудке.
Можно взять стакан, наполовину заполненный водой, и добавить 2 чайные ложки и щепотку соли в него.
Также нужно выжать от 3 до 4 лимонов в воду, после чего тщательно перемешать все ингредиенты и сразу же выпить смесь, прежде чем появится осадок на дне.
Эта смесь обеспечивает естественный способ облегчения дискомфорта и опоясывающей боли в желудке.
Йогурт содержит полезные ингредиенты, которые могут помочь в решении проблем с желудком.
Обычный йогурт, приготовленный без сахара, способствует нормальному функционированию пищеварительной системы и является одним из наиболее рекомендуемых домашних средств от опоясывающей боли в желудке, а также в районе спины.
Тем не менее, важно использовать простой йогурт, который не содержит никаких добавок и ароматизаторов, чтобы избавиться от расстройства в области желудка и опоясывающей боли в нем.
Мучительная и слишком интенсивная опоясывающая боль в желудке бывает спровоцирована приемом медикаментов болеутоляющего характера или НПВС (Ибупрофена, Аспирина, Напроксена), которые печально известны тем, что способны повредить стенку желудка.
Известны случаи, когда 5-дневный курс болеутоляющих средств вызывал серьезные повреждения стенки желудка, что привело к длительному дискомфорту в желудке.
Долгосрочное применение антацидов, слабительных средств или антибиотиков также может нанести серьезный ущерб состоянию стенки желудка.
Таким образом, следует проявлять осторожность во время приема этих препаратов и, в основном, использовать их только в случае крайней необходимости.
Важно также отметить, что некоторые травы способствуют пищеварению, а также помогают избавиться от опоясывающей боли в желудке.
Некоторые из трав, наиболее часто используемых при болезнях желудка, перечислены ниже:
Опоясывающая боль в желудке, вызванная чрезмерным газообразованием, тошнотой и несварением желудка, может быть облегчена после употребления чашки имбирного чая.
Этот травяной чай успокаивает пищеварительный тракт и уменьшает спазмы желудка, связанные с диареей и выделением газа.
Ингредиенты в имбирном чае способствуют секреции пищеварительных соков, которые помогают улучшить пищеварение.
Сок имбиря также полезен для устранения опоясывающей боли в желудке. Можно просто помассировать нижнюю часть живота имбирным соком, чтобы уменьшить опоясывающую боль.
Сок имбиря при смешивании с 1 чайной ложкой каждого сока лайма и сока мяты дает смесь, которая является эффективным средством в борьбе против опоясывающей боли в желудке.
Еще одним хорошим решением данной медицинской проблемы будет приготовление смеси касторового масла и имбирного сока, которая добавляется в стакан теплой воды.
Эта смесь, принимаемая два раза в день, может обеспечить существенное облегчение опоясывающей боли в области желудка и спины.
Соблюдение правильной диеты также является одним из самых действенных способов предотвращения большинства болезней, имеющих отношение к опоясывающей боли в желудке и в районе спины.
Важно вести дневник пищи и идентифицировать аллергические реакции на определенную еду и нетерпимость к некоторым продуктам.
Необходимо убрать из рациона все продукты питания, вызывающие метеоризм, аллергические реакции, боли в животе, расстройство желудка и т. д.
Во-вторых, необходимо употреблять достаточное количество воды для правильного переваривания пищи. В то же время, регулярные физические упражнения также являются обязательными.
В случае, если пациент наблюдает побочные эффекты, связанные с каким-либо лекарственным средством, обязательно необходимо довести эту информацию до сведения лечащего врача.
Целесообразно придерживаться надлежащей диеты в случае, если больной страдает от какого-либо хронического недуга.
Хотя основные причины опоясывающих болей в желудке не всегда опасны для жизни, желательно осуществить диагностику данного состояния, чтобы избежать осложнений в будущем.
В группе болезней органов пищеварительной системы находится такое заболевание, как холецистопанкреатит. При данном нарушении воспалительный процесс одновременно распространяется на поджелудочную железу и желчный пузырь. Подобная патология является весьма распространенной у взрослых людей.
Как правило, сначала нарушается работа поджелудочной железы, после чего развивается выраженный болевой синдром. Инфекция проникает в желчный пузырь и вызывает воспаление. Дополнительно при застое и изменении состава желчи могут образовываться камни. Если развивается калькулезный холецистит на фоне панкреатита, обычно требуется оперативное вмешательство.
Холецистопанкреатитом часто болеют мужчины в возрасте 40-50 лет. Женщины чаще всего страдают калькулезным холециститом. Болезнь имеет острую или хроническую форму, при обострении состояние пациента может ухудшаться.
Особенности заболеваний
Холецистит является острым или хроническим воспалением желчного пузыря, из-за чего происходит перекрытие желчных протоков, снижается отток желчи и нарушается работа желудочно-кишечного тракта. Желчный пузырь по внешнему виду схож с куриным яйцом, этот внутренний орган относится к печени. Он служит для накапливания и выведения желчи, которая помогает усваивать жиры и улучшает транспортировку еды в кишечнике.
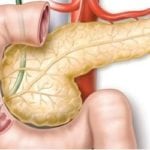 Печень отвечает за выработку желчи. В течение дня здоровый организм способен вырабатывать от 0.5 до 2 литров жидкости. Перед тем, как попасть в кишечник, желчь проходит по желчным путям. Если стенки путей не сокращаются, развивается холецистит.
Печень отвечает за выработку желчи. В течение дня здоровый организм способен вырабатывать от 0.5 до 2 литров жидкости. Перед тем, как попасть в кишечник, желчь проходит по желчным путям. Если стенки путей не сокращаются, развивается холецистит.
Билиарный панкреатит относится к воспалению поджелудочной железы. Так как ферменты внутреннего органа не могут попасть в область кишечника, они начинают застаиваться и разрушают железу. Если токсические вещества попадают в кровеносные сосуды, поражение может распространиться на другие системы.
Патология может развиваться из-за нескольких причин.
- При неправильном питании и образе жизни, злоупотреблении алкоголем, газированной водой, кофе, а также острыми, жирными, пряными и жареными блюдами.
- В случае генетической предрасположенностик патологии.
- Если человек длительное время принимает сильнодействующие лекарственные средства, к которым относятся тетрациклиновые антибиотики, препараты, содержащие эстроген и кортикостероиды.
- При возрастных изменениях, в результате чего происходит нарушение кровоснабжения органов.
- Когда имеется запущенная хроническая форма болезни пищеварительной системы.
В том числе провоцировать воспаление в области желчного пузыря могут следующие факторы:
- Попадание инфекции;
- Повышение уровня холестерина и образование бляшек;
- Изменение химического состава желчи;
- Нарушение связей желчного пузыря с центральной нервной системой;
- Наличие аномального строения желчного пузыря;
- Генное нарушение клеток в слизистой оболочке внутренних органов.
Подобная патология чаще всего встречается у женщин старше 40 лет. Связано это с повышением или понижением веса, пагубными пристрастиями. Также риску подвергаются пациентки при наличии трех и более беременностей.
Симптомы заболевания поджелудочной железы и желчного пузыря
Признаки воспаления желчного пузыря и поджелудочной железы очень похожи между собой. К тому же холецистит и панкреатит обычно протекает одновременно, при этом болезни дополняют и провоцируют друг друга.
 Между тем обе патологии очень опасны для здоровья человека и вызывают серьезные последствия, если их вовремя не лечить. Как только проявились первые симптомы, необходимо сразу же обратиться за медицинской помощью для уточнения диагноза и назначения терапии.
Между тем обе патологии очень опасны для здоровья человека и вызывают серьезные последствия, если их вовремя не лечить. Как только проявились первые симптомы, необходимо сразу же обратиться за медицинской помощью для уточнения диагноза и назначения терапии.
Несмотря на то, что оба внутренних органа отвечают за выполнение разных функций, они оказывают взаимное влияние. Поджелудочная железа вырабатывает панкреатический сок, который содержит важные ферменты и гормоны. Когда развивается воспаление, избыточное количество ферментов оказывается в просвете желчного пузыря, что провоцирует развитие по цепочке холецистита.
При воспалении желчного пузыря наблюдаются следующие симптомы:
- В области правого бока под ребрами пациент ощущает периодическую острую боль и постоянную тяжесть.
- Повышается температура тела.
- Появляется рвота желчью, ощущение горечи во рту, вздувается живот, снижается аппетит, возможно появление пищевой аллергии.
Панкреатит сопровождается схожей симптоматикой:
- С левой части желудка или по центру пациент ощущает острую опоясывающую боль.
- Периодически появляются приступы тошноты и рвоты.
- В каловых массах обнаруживаются остатки плохо переваренной пищи.
- Живот вздувается, повышается температура тела, изменяется артериальное давление, наблюдается тахикардия.
- Кожа на лице становится землистого оттенка.
При появлении любых вышеперечисленных симптомов нужно сразу же обратиться к гастроэнтерологу и пройти обследование.
Диагностика патологий
Классическим методом диагностики холецистита является ультразвуковое исследование, при помощи которого можно определить, где локализуется воспаление.
Врач таким образом выявляет любые изменения формы желчного пузыря, наличие камней и иных нарушений. Исследование проводится без боли, что очень важно для пациента.
Если планируется проведение хирургической операции по удалению желчного пузыря, обязательно проводят холецистографию при помощи рентгеновского аппарата. К современным способам диагностики относят эндоскопию.
- Лапароскопия поджелудочной железы заключается во введении через прокол в брюшную область микрокамер, закрепленных на телескопическую трубу. Таким образом можно оценить состояние внутренних органов.
- Также осмотр слизистой оболочки верхнего отдела желудочно-кишечного тракта проводится при помощи эзофагогастродуоденоскопии. Исследование осуществляют путем введения через пищевод небольшого эндоскопа.
- Дополнительно проводится анализ желчи, для этого используется дуоденальное зондирование. В область кишечника вводится резиновый зонд, после чего получается материал для диагностики. Собирается три порции желчи для проведения визуального, микробиологического анализа и выявления воспалительного процесса.
Для диагностики панкреатита пользуются инструментальными методами исследования.
- При помощи ультразвукового исследования осматривается брюшная полость.
- Для оценки состояния слизистой оболочки желудочно-кишечного тракта применяют гастроскопию. Необходимо заглотить тонкий зонд, на который прикреплена камера. В результате врач может осмотреть желудок, протоки, кишечник.
- Чтобы выявить кальцификацию поджелудочной железы и камни, используют рентгенографию.
- Для получения объемного снимка поджелудочной железы исследование проводят при помощи компьютерной томографии.
- В том числе врач может назначить прохождение лапароскопии.
Чтобы получить подробную информацию о состоянии внутренних органов, пользуются биохимическим, общим и водно-электролитным анализом крови. Также пациент обязательно сдает мочу на анализ.
Лечение при воспалении желчного пузыря и поджелудочной железы
 Если появляются любые подозрительные симптомы болезни, ни в коем случае нельзя заниматься самолечением. Врач гастроэнтеролог проведет полное обследование, выявит точный диагноз и подберет необходимые лекарства при воспалении желчного пузыря и поджелудочной железы.
Если появляются любые подозрительные симптомы болезни, ни в коем случае нельзя заниматься самолечением. Врач гастроэнтеролог проведет полное обследование, выявит точный диагноз и подберет необходимые лекарства при воспалении желчного пузыря и поджелудочной железы.
Терапия заболевания является комплексной и состоит из нескольких этапов. В первую очередь пациент должен пересмотреть свой рацион питания и перейти на специальную лечебную диету.
Важно полностью пролечить болезнь, чтобы избежать развития хронической формы болезни. Патология лечится систематически, без перерывов, даже если состояние пациента значительно улучшается.
При нарушении работы поджелудочной железы и желчного пузыря врач назначает следующие виды препаратов:
- Выработка ферментов катализируется путем приема ингибиторов Кантрикала и Гордокса.
- Чтобы улучшить метаболизм, используют Пентоксил и Метилурацил.
- Болевые ощущения во время приступов снимают обезболивающими таблетками.
- Угнетают выработку желудочного сока лекарственные средства Циметин и Омепразол.
- К ферментным препаратам относятся Фестал, Эрмиталь и Панкреатин.
Кроме медикаментозной терапии и диеты, рекомендуется прохождение санаторно-курортного лечения в качестве отличного профилактического средства от обострения заболеваний желудочно-кишечного тракта.
При наличии желчнокаменной болезни, выявленной в результате диагностики, проводится удаление камней в желчном пузыре и прочищение желчных протоков.
Хроническая форма заболевания эффективно лечится народными методами. Для этого используются лечебные травы с противовоспалительным эффектом, к которым относят ромашку, календулу, кукурузные рыльца. При камнях в желчном пузыре пьют специальный отвар из целебных растений, изменяющий состав желчи.
В случае гастрита для снижения выработки сока рекомендуется пить горячую воду с лимонным соком. Как вариант, используют свежевыжатый сок из моркови, огурца и свеклы.
- Эффективным целебным средством считается травяной настой. Для его приготовления берут цветки бессмертника песчаного, пустырник, календулу. Столовую ложку сбора заливают одним литром кипятка, настаивают и процеживают. Принимают лекарство по 100 мл не менее шести раз в сутки.
- Аптечную настойку элеутерококка в количестве половины или целой чайной ложки принимают за 30 минут до еды на протяжении 30 дней. Но при бессоннице или гипертонии подобный метод лечения противопоказан.
- Очень полезно каждый день принимать 0.5 чайной ложки порошка из перетертых листьев ясеня высокого. Для купирования боли пьют за полчаса до приема пищи аптечную настойку календулы в количестве одной-двух чайных ложек.
- Одна столовая ложка семян тмина заливается литром кипятка и настаивается в течение двух часов. Пьют народное средство по 100 мл трижды в стуки за 30 минут до еды.
При заболевании принимают раствор из мумие, который пьют в течение 10 суток по 250 мл. Для его приготовления 2 г мумие растворяют в трех литрах кипяченой воды, раствор тщательно перемешивается перед каждым приемом.
По истечении нужного периода делается недельный перерыв, после чего терапия повторяется три-четыре раза.
Правила питания при болезни
 Помимо медикаментозного лечения, необходимо научиться правильно организовывать свой режим питания. Еда всегда должна быть подогретой, но не слишком горячей, холодные блюда также противопоказаны.
Помимо медикаментозного лечения, необходимо научиться правильно организовывать свой режим питания. Еда всегда должна быть подогретой, но не слишком горячей, холодные блюда также противопоказаны.
Питаться следует часто, но небольшими порциями, пять-шесть раз в день с перерывами в четыре часа. В меню должны входить максимально щадящие продукты, которые допускаются к употреблению при нарушении желудочно-кишечного тракта.
Рацион питания должен быть богат витаминами и минералами, для этого едят овощи и фрукты. Нужно полностью отказаться от жареных, копченых, соленых, жирных блюд. Лучше всего отдавать предпочтение отварной пище.
- Первые дни после обострения болезни пищу готовят без соли, чтобы в желудке уменьшилась выработка соляной кислоты и снизился отток желчи из воспаленного внутреннего органа.
- Врачи гастроэнтерологи рекомендуют каждый день съедать не более 60 г жиров, 90 г белков, 210 г углеводов.
- Чтобы слизистая желудка не раздражалась, пищу перетирают. Также употребляют жидкую и полужидкую еду.
Через неделю в рацион питания можно включить кисель, слизистый суп, гречневую, овсяную или манную кашу, пшеничные сухарики, куриные или говяжьи котлеты с минимальным процентом жирности, нежирную вареную рыбу, пюре из картофеля, шиповниковый отвар, слабой крепости чай.
Если состояние пациента улучшилось, далее допускается питаться белковыми омлетами, паровыми сырными пудингами, протертыми и печеными яблоками, морковным пюре.
Как лечить панкреатит расскажут эксперты в видео в этой статье.

